Estructura simple de la Lengua y su función
- Movimiento de la
lengua - Estructura simple
de la lengua y su función - Qué es el
gusto - Obesidad
- Diabetes
- Hipertensión
- Mala
nutrición

Movimiento de la
lengua
La lengua es un órgano musculoso más de su
función gustativa, participa en la deglución
articulación de las palabras. Toda su superficie, a
excepción de la base, está recubierta por una
mucosa, en cuya cara superior se encuentran las papilas, los
receptores químicos de los estímulos
gustativos.
La lengua puede cumplir sus funciones gracias a su
esqueleto muscular, formado de por 17 músculos,
de gran importancia en la lactancia materna. Estos
movimientos son:
Extensión: Con este movimiento se puede sacar
la lengua hasta cubrir la encía inferior con la lengua
y mantenerla en esta postura mientras dura la
toma.Elevación: Gracias a
esta acción se alza la lengua hacia el paladar
para comprimir la areola.Latarelización: Este movimiento consiste en
mover la lengua a ambos lados de la boca.Peristaltismo: es el movimiento ondulante de la
lengua que permite llevar liquido hacia la faringe para ser
deglutida.
Si alguno de estos movimientos de la lengua se ven
comprometidos o restringidos pueden no cumplir bien sus
funciones, como ocurre con la lactancia materna. Estas
limitaciones ocurren en presencia de anomalías como el
frenillo sublingual corto, que recibe el nombre de
anquiloglosia.
Estructura simple
de la lengua y su función
La lengua es uno de los músculos más
potentes del cuerpo humano en relación
tamaño/fuerza. y es el órgano del sentido del
gusto. La lengua está situada dentro de la cavidad oral
anclada en la parte media del suelo de la boca, con forma de cono
y aspecto simétrico.
La lengua está formada por dos caras, una
superior o dorso y una inferior que descansa en
el suelo de la boca, en cuya línea media
encontramos el frenillo, los bordes linguales, la
base de la lengua y la punta lingual.

El frenillo se puede distinguir en el suelo de la boca.
Se trata de un pliegue mucoso que une la cara dorsal de la lengua
con la mucosa del piso de la boca, de forma semilunar. Tiene la
función de limitar los movimientos de la lengua para
evitar que la traguemos.
La lengua tiene varios roles, por un lado en la
alimentación permite la succión,
deglución y masticación. Es importante para mamar y
para formar el bolo alimenticio. También la lengua nos
permite comunicarnos oralmente con el habla, y percibir
los estímulos sensoriales del
gusto.
Qué es el
gusto
En el ser humano uno de los receptores que perciben las
sustancias químicas del medio externo son las papilas
gustativas, localizadas principalmente en la lengua. Las
sustancias químicas pueden actuar como estímulos y
provocar respuestas en el organismo. Estos estímulos son
captados por órganos específicos que generan
señales nerviosas las cuales son conducidas hasta los
centros nerviosos donde son transformadas en sensaciones. Uno de
los quimiorreceptores es la lengua, órgano del sentido del
gusto.

Sentido del gusto
La lengua como quimiorreceptor es un órgano
musculoso, fijo por su base al piso de la boca y con la punta
libre, puede realizar varios movimientos y es humedecida
constantemente por la saliva. Posee células o
corpúsculos gustativos que se encuentran en el epitelio
lingual y que son estimulados por sustancias en solución
que entran por el poro externo, es decir, las sustancias
disueltas por la saliva. También se encuentran algunas
células en el paladar y la epiglotis.
En la lengua se pueden apreciar, en cortes de poco
aumento, como cuerpos pálidos cilíndricos en el
epitelio de color oscuro, tienen aspecto laminar o en capas, con
un pequeño orificio externo, el poro gustativo externo, y
una pequeña depresión en la base, el poro gustativo
interno.
El sentido del gusto se encuentra en la lengua. La
lengua es un órgano musculoso ubicado dentro de la boca o
cavidad oral. La sensación que un alimento produce en el
sentido del gusto se llama sabor.
Los alimentos pueden ser dulces o salados, ácidos
o amargos. Detectar esos sabores es la función de las
papilas gustativas en la boca; su importancia depende de que
permita seleccionar los alimentos y bebidas según los
deseos de la persona y también según las
necesidades nutritivas.
El gusto actúa por contacto de sustancias
químicas solubles con la lengua. El ser humano es capaz de
percibir un abanico amplio de sabores como respuesta a la
combinación de varios estímulos, entre ellos
textura, temperatura, olor y gusto.
El sentido del gusto depende de la estimulación
de los llamados "botones gustativos", las cuales se sitúan
preferentemente en la lengua, aunque algunas se encuentran en el
paladar; su sensibilidad es variable. La lengua presenta unas
estructuras, denominadas papilas, que le confieren su aspecto
rugoso. En ellas se encuentran los botones gustativos, donde se
asientan los quimiorreceptores juntos con las células
epiteliales que les sirven de sostén.
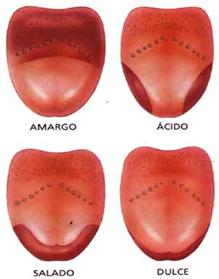
Según su forma se conocen 4 tipos de
papilas.
1. Las Papilas Gustativas constituyen las
unidades gustativas y están situadas en la mucosa y
cada una consta de un grupo de células sensitivas en
forma de barril conectadas a las neuronas. Se conocen tres
clases: Caliciformes, Fungiformes y Filiformes.2. Papilas Caliciformes: son las más
grandes y menos numerosas, están situadas en la parte
posterior cerca de la base de la lengua, formando una "V
lingual" , tienen forma de cáliz y perciben
principalmente el sabor amargo.3. Papilas Fungiformes: tienen forma de hongo
se encuentran en la cara dorsal de la lengua, especialmente
en los bordes y la punta, su color rojizo es debido a la
multitud de vasos sanguíneos, son algo visibles. Su
número puede alcanzar entre 150 y 200 en total, son
sensibles a los sabores ácidos, dulces y
salados.4. Papilas Filiformes: tiene aspecto de
pequeñas agujas y están repartidas en toda la
superficie de la lengua dispuestas en series paralelas. No
son papilas principalmente gustativas, sino táctiles
ya, que en su interior se encuentran corpúsculos de
Krause.

Fisiología del gusto
Para recibir un sabor se requiere estimular las
células receptoras del gusto o corpúsculos
gustativos. Los corpúsculos gustativos son los receptores
del sabor y están ubicados alrededor de las papilas
gustativas. Una vez estimulado el corpúsculo gustativo se
inicia el impulso nervioso que es conducido por las terminaciones
sensitivas hasta los nervios facial, vago y glosofaríngeo;
y a través de ellos va a la médula espinal, el
tálamo y de allí al cerebro, donde en el
lóbulo parietal de la corteza, se emite como respuesta la
sensación gustativa.
Para estimular el corpúsculo gustativo la
sustancia a saborear debe ser soluble en la saliva y su
temperatura debe ser entre 20 y 30 ºC, para crear un
estimulo gustativo, ya que a temperaturas más elevadas
solo se registra como sensación térmica.
Para la captación del sabor es necesario que el
sentido del olfato este sano, ya que los alimentos desprenden
gases que estimulan a la pituitaria, desencadenando una
sensación olfativa que refuerza a la sensación
gustativa. Al probar un alimento, si tenemos tapada la nariz,
observaremos que disminuye la intensidad de su sabor.
Fundamentos del sentido del gusto
Aunque constituye el más
débil de los sentidos, está unido al olfato, que
completa su función gracias a las papilas olfativas
filogenéticamente afines a las papilas
gustativas.Así el sentido del gusto, además, es un
poderoso auxiliar de la digestión, ya que sabemos que las
sensaciones agradables del gusto estimulan la secreción de
la saliva y los jugos gástricos.
Las papilas gustativas juegan un papel muy importante en
este sentido.. Esto se debe a que el olor de los alimentos que
ingerimos asciende por la bifurcación aerodigestiva hacia
la mucosa olfativa o pituitaria, y así se da el
extraño fenómeno que consiste en que probamos los
alimentos primero por la nariz.
Cinco gustos primarios
Tradicionalmente, en Occidente se consideran sólo
cuatro sabores, mientras que en Oriente existen cinco, a
saber:
Sabor ácido: como el limón
Sabor amargo: como la quinina
Sabor dulce: como el azúcar
Sabor salado: como la sal o el agua de
marSabroso o umami: como el glutamato. El umami es el
último de los gustos incorporado a la lista en 1908
por el fisiólogo japonés Kikunae
Ikeda
Enfermedades del gusto
Ageusia es la pérdida o
reducción del sentido del gusto y es consecuencia de
enfermedades que afectan al sentido del olfato o directamente
bucales como trastornos ocurridos en la lengua, como
quemaduras, o ciertas parálisis faciales (por ejemplo,
la parálisis de Bell).Disgeusia este trastorno distorsiona el gusto
de los alimentos y bebidas ingeridas. La distorsión de
gusto puede representar un síntoma de depresión
(patología psiquiátrica).Hipogeusia se refiere a la escasa capacidad
de degustar y diferenciar los sabores
básicos.
Higiene del gusto
Debemos ser moderados en el consumo de
sustancias irritantes ya que pueden afectar la sensibilidad
de las papilas gustativas.No consumir bebidas alcohólicas
ni cigarrillos, ya que éstos son
irritantes.
No abusar en el uso de condimentos artificiales en las
comidas.
Obesidad
La obesidad es la enfermedad crónica de origen
multifactorial prevenible que se caracteriza por
acumulación excesiva de grasa o hipertrofia general del
tejido adiposo en el cuerpo; es decir cuando la reserva natural
de energía de los humanos y otros mamíferos,
almacenada en forma de grasa corporal se incrementa hasta un
punto donde está asociada con numerosas complicaciones
como ciertas condiciones de salud o enfermedades y un incremento
de la mortalidad. El sobrepeso y la obesidad son el quinto factor
principal de riesgo de defunción en el mundo. Cada
año fallecen por lo menos 2,8 millones de personas
adultas como consecuencia del sobrepeso o la obesidad.

La OMS (Organización Mundial de la Salud) define
como obesidad cuando el IMC (índice de masa corporal, el
cálculo entre la estatura y el peso del individuo) es
igual o superior a 30 kg/m².2 También se
considera signo de obesidad un perímetro abdominal
aumentado en hombres mayor o igual a 102 cm y en mujeres
mayor o igual a 88 cm.
La obesidad forma parte del síndrome
metabólico siendo un factor de riesgo conocido, es decir
predispone, para varias enfermedades, particularmente
enfermedades cardiovasculares, diabetes mellitus tipo 2, apnea
del sueño, ictus, osteoartritis, así como a algunas
formas de cáncer, padecimientos dermatológicos y
gastrointestinales..
Aunque la obesidad es una condición
clínica individual se ha convertido en un serio problema
de salud pública que va en aumento:

La obesidad ha alcanzado proporciones epidémicas
a nivel mundial. […] Aunque anteriormente se consideraba un
problema confinado a los países de altos ingresos, en la
actualidad la obesidad también es prevalente en los
países de ingresos bajos y medianos.
Definición
En forma práctica, la obesidad puede ser
diagnosticada típicamente en términos de salud
midiendo el índice de masa corporal (IMC), pero
también en términos de su distribución de la
grasa a través de la circunferencia de la cintura o la
medida del índice cintura cadera. Además, la
presencia de obesidad necesita ser considerada en el contexto de
otros factores de riesgo y comorbilidades asociadas (otras
condiciones médicas que podrían influir en el
riesgo de complicaciones).
Factores de riesgo y morbilidades asociadas
La presencia de factores de riesgo y enfermedad
asociados con la obesidad también es usada para establecer
un diagnóstico clínico. La coronariopatía,
la diabetes tipo 2 y la apnea del sueño son factores
de riesgo que constituyen un peligro para la vida que
podría indicar un tratamiento clínico para la
obesidad. Hábito tabáquico, hipertensión,
edad e historia familiar son otros factores de riesgo que
podrían indicar tratamiento.
Clasificación
Según el origen de la obesidad, esta se clasifica
en los siguientes tipos:
Obesidad exógena: La obesidad debida a una
alimentación excesiva.Obesidad endógena: La que tiene por causa
alteraciones metabólicas. Dentro de las causas
endógenas, se habla de obesidad endocrina cuando
está provocada por disfunción de alguna
glándula endocrina, como la tiroides (obesidad
hipotiroidea) o por deficiencia de hormonas sexuales como es
el caso de la obesidad gonadal.
Efecto sobre la salud
La OMS señala que "El sobrepeso y la obesidad son
el quinto factor principal de riesgo de defunción en el
mundo. Cada año fallecen por lo menos 2,8 millones de
personas adultas como consecuencia del sobrepeso o la obesidad.
Además, el 44 % de la carga de diabetes, el 23 %
de la carga de cardiopatías isquémicas y entre el 7
y el 41 % de la carga de algunos cánceres son
atribuibles al sobrepeso y la obesidad."
Un gran número de condiciones médicas han
sido asociadas con la obesidad. Las consecuencias sobre la salud
están categorizadas como el resultado de un incremento de
la masa grasa (artrosis, apnea del sueño, estigma social)
o un incremento en el número de células grasas
(diabetes, cáncer, enfermedades cardiovasculares,
hígado graso no alcohólico). La mortalidad
está incrementada en la obesidad, con un IMC mayor de 32
están asociado con un doble riesgo de muerte. Existen
alteraciones en la respuesta del organismo la insulina
(resistencia a la insulina), un estado pro inflamatorio y una
tendencia incrementada a la trombosis (estado pro
trombótico).
Diabetes
La diabetes mellitus (DM) es un conjunto de trastornos
metabólicos, que afecta a diferentes órganos y
tejidos, dura toda la vida y se caracteriza por un aumento de los
niveles de glucosa en la sangre: hiperglucemia La causan varios
trastornos, siendo el principal la baja producción de la
hormona insulina, secretada por las células ß de los
Islotes de Langerhans del páncreas endocrino, o por su
inadecuado uso por parte del cuerpo, que repercutirá en el
metabolismo de los hidratos de carbono, lípidos y
proteínas. La diabetes mellitus y su comorbilidad
constituyen actualmente la principal causa de preocupación
en salud pública.

Símbolo de la ONU para la
diabetes.
Los síntomas principales de la diabetes mellitus
son emisión excesiva de orina (poliuria), aumento anormal
de la necesidad de comer (polifagia), incremento de la sed
(polidipsia), y pérdida de peso sin razón aparente.
. En ocasiones se toma como referencia estos tres síntomas
(poliuria, polifagia y polidipsia o regla de las 3 P) para poder
sospechar diabetes tipo 2 ya que en su mayoría son los
más comunes en la población. La Organización
Mundial de la Salud reconoce tres formas de diabetes mellitus:
tipo 1, tipo 2 y diabetes gestacional (ocurre durante el
embarazo), cada una con diferentes causas y con distinta
incidencia.
Etimología
Proviene del latín diabetes, y éste del
griego d?aß?t??, (diabétes, 'correr a través'
con d?a o 'día-', 'a través', y ß?t?? o
'betes', 'correr', de d?aßa??e?? (diabaínein,
"atravesar"). Como término para referirse a la enfermedad
caracterizada por la eliminación de grandes cantidades de
orina (poliuria), empieza a usarse en el siglo I en el sentido
etimológico de «paso», aludiendo al
«paso de orina» de la poliuria. Fue acuñado
por el filósofo griego Areteo de Capadocia.
Síndrome caracterizado por una hiperglucemia que se debe a
un deterioro absoluto o relativo de la secreción y/o la
acción de la insulina
La palabra Mellitus (griego mel, "miel") se
agregó en 1675 por Thomas Willis cuando notó que la
orina de un paciente diabético tenía sabor dulce
(debido a que la glucosa se elimina por la orina).

Islotes de Langerhans, acúmulos de
células encargadas de producir, entre otras hormonas, la
insulina y el glucagón.
Fisiopatología
Las células metabolizan la glucosa para
convertirla en una forma de energía útil; por ello
el organismo necesita recibir glucosa (a través de los
alimentos), absorberla (durante la digestión) para que
circule en la sangre y se distribuya por todo el cuerpo, y que
finalmente, de la sangre vaya al interior de las células
para que pueda ser utilizada. Esto último sólo
ocurre bajo los efectos de la insulina, una hormona secretada por
el páncreas.
En la DM (diabetes mellitus) el páncreas no
produce o produce muy poca insulina (DM Tipo I) o las
células del cuerpo no responden normalmente a la insulina
que se produce (DM Tipo II).
Esto evita o dificulta la entrada de glucosa en la
célula, aumentando sus niveles en la sangre
(hiperglucemia). La hiperglucemia crónica que se produce
en la diabetes mellitus tiene un efecto tóxico que
deteriora los diferentes órganos y sistemas y puede llevar
al coma y la muerte.
La diabetes mellitus puede ocasionar complicaciones
microvasculares (enfermedad de los vasos sanguíneos finos
del cuerpo, incluyendo vasos capilares) y cardiovasculares
(relativo al corazón y los vasos sanguíneos) que
incrementan sustancialmente los daños en otros
órganos (riñones, ojos, corazón, nervios
periféricos) reduce la calidad de vida de las personas e
incrementa la mortalidad asociada con la enfermedad.
Complicaciones crónicas
Daño de los pequeños vasos
sanguíneos (microangiopatía)Daño de los nervios periféricos
(polineuropatía)Pie diabético: heridas
difícilmente curables y la mala irrigación
sanguínea de los pies, puede conducir a laceraciones y
eventualmente a la amputación de las extremidades
inferiores.Daño de la retina (retinopatía
diabética)Daño renal Desde la nefropatía
incipiente hasta la Insuficiencia renal crónica
terminalHígado graso o Hepatitis de
Hígado graso (Esteatosis
hepática)Daño de los vasos sanguíneos
grandes (macroangiopatía): trastorno de las
grandes Arterias. Esta enfermedad conduce a infartos,
apoplejías y trastornos de la circulación
sanguínea en las piernas.Cardiopatía: Debido a que el elevado
nivel de glucosa ataca el corazón ocasionando
daños y enfermedades coronarias.Coma diabético: Sus primeras causas
son la Diabetes avanzada, Hiperglucemia y el
sobrepeso.Dermopatía diabética: o
Daños a la piel.Hipertensión arterial: Debido a la
cardiopatía y problemas coronarios, consta que la
hipertensión arterial y la diabetes son enfermedades
"hermanadas".Enfermedad periodontal. Uno de los mecanismos
para explicar la relación entre diabetes mellitus y
periodontitis sugiere que la presencia de enfermedad
periodontal puede perpetuar un estado de inflamación
crónica a nivel sistémico, que se hace patente
por el incremento de proteína C reactiva, IL-6, y
altos niveles de fibrinógeno.La retinopatía diabética: es
una complicación ocular de la diabetes, causada por el
deterioro de los vasos sanguíneos que irrigan la
retina del fondo del ojo. La neuropatía
diabética: es consecuencia de la lesión
microvascular diabética que involucra los vasos
sanguíneos menores que suministra los nervios de los
vasos.La angiopatía diabética: es una
enfermedad de los vasos sanguíneos relacionada con el
curso crónico de la diabetes mellitus, la principal
causa de insuficiencia renal a nivel mundial.

Gangrena en 3 dedos del pie.
Complicación del pie diabético.
Hipertensión
La hipertensión arterial (HTA) es una enfermedad
crónica caracterizada por un incremento continuo de las
cifras de la presión sanguínea en las arterias.
Aunque no hay un umbral estricto que permita definir el
límite entre el riesgo y la seguridad, de acuerdo con
consensos internacionales, una presión sistólica
sostenida por encima de 139 mmHg o una presión
diastólica sostenida mayor de 89 mmHg, están
asociadas con un aumento medible del riesgo de aterosclerosis y
por lo tanto, se considera como una hipertensión
clínicamente significativa.
La hipertensión arterial se asocia a tasas de
morbilidad y mortalidad considerablemente elevadas, por lo que se
considera uno de los problemas más importantes de salud
pública, especialmente en los países desarrollados,
afectando a cerca de mil millones de personas a nivel mundial. La
hipertensión es una enfermedad asintomática y
fácil de detectar; sin embargo, cursa con complicaciones
graves y letales si no se trata a tiempo.
La hipertensión crónica es el factor de
riesgo modificable más importante para desarrollar
enfermedades cardiovasculares, así como para la enfermedad
cerebrovascular y renal. Se sabe también que los hombres
tienen más predisposición a desarrollar
hipertensión arterial que las mujeres, situación
que se modifica cuando la mujer llega a la menopausia, ya que
antes de esta posee hormonas protectoras que desaparecen en este
periodo, a partir de ese momento la frecuencia se iguala, por lo
tanto la mujer debe ser más vigilada para esta enfermedad
en los años de la menopausia.
En el siglo III d. C., el médico indio
Súsruta menciona por primera vez en sus textos los
síntomas que podrían ser coherentes con la
hipertensión. En esa época se trataba la
«enfermedad del pulso duro» mediante la
reducción de la cantidad de sangre por el corte de las
venas o la aplicación de sanguijuelas. Personalidades
reconocidas como el Emperador Amarillo (en China), Cornelio
Celso, Galeno e Hipócrates abogaron por tales
tratamientos.
La comprensión moderna de la hipertensión
se inició con el trabajo del médico William Harvey
(1578-1657), quien en su libro de texto De motu cordis fue el
primero en describir correctamente la circulación
sanguínea sistémica bombeada alrededor del cuerpo
por el corazón. En 1733, Stephen Hales realizó la
primera medición de la presión arterial registrada
en la historia. Hales también describió la
importancia del volumen sanguíneo en la regulación
de la presión arterial. La contribución de las
arteriolas periféricas en el mantenimiento de la
presión arterial, definida como «tono», fue
hecha por primera vez por Lower en 1669 y posteriormente por
Sénac en 1783. El papel de los nervios vasomotores en la
regulación de la presión arterial fue observado por
investigadores como Claude Bernard (1813-1878),
Charles-Édouard Brown-Séquard (1817-1894) y
Augustus Waller (1856-1922). El fisiólogo británico
William Bayliss (1860-1924) profundizó este concepto en
una monografía publicada en 1923.
Epidemiología
Datos recientes del Estudio Framingham del
Corazón sugieren que aquellos individuos normotensos
mayores de 65 años de edad tienen un riesgo de por
vida aproximado de 90% de tener hipertensión arterial.
Desde los años 1980, el número de pacientes no
diagnosticados ha aumentado de 25% hasta casi un 33% en los
años 1990, la prevalencia de insuficiencia renal
aumentó de menos de 100 por millón de
habitantes hasta más de 250 por millón y la
prevalencia de insuficiencia cardíaca congestiva se
duplicó.
Es más frecuente en las zonas urbanas que en las
rurales, y más frecuente en los negros que en los blancos.
La incidencia se ha calculado entre 0,4 y 2,5 % anual. La
mortalidad por certificado de defunción es de 8,1 por 100
000. Utilizando otros criterios llega a ser de 76 por 100 000. Se
calcula entonces entre 8 000 a 9 000 muertes anuales atribuibles
a la HTA. Del 66 al 75 % de los casos de trombosis cerebral
tiene HTA. El 90 % de las hemorragias intracraneales no
traumáticas corresponden a la HTA.
Clasificación de la hipertensión arterial
sistémica según su causa
Hipertensión arterial sistémica
esencial.Hipertensión arterial sistémica
secundaria.1
De causa endocrinológica.
Hipertiroidismo
Hipotiroidismo (mixedema).
Feocromocitoma
Hiperfunción de la corteza suprarrenal:
síndrome de Cushing, hiperaldosteronismo primario
(Síndrome de Conn), hiperplasia congénita
adrenal, ingestión excesiva de regaliz.Hormonas exógenas: glucocorticoides,
estrógeno (incluyendo el inducido por el embarazo y
los contraceptivos orales), alimentos que contengan
simpaticomiméticos y tiramina, inhibidores de la
monoamino oxidasaAcromegalia
Hipertensión arterial del
embarazo.
De causa parenquimatosa renal: todas las
nefropatías parenquimatosas y tubulointersticiales en
fase terminal.
Glomerulonefritis aguda
Enfermedad renal crónica
Poliquistosis renal
Tumores productores de renina.
De causa renovascular.
Intrínsecas a la arteria renal
Aterosclerosis de la arteria renal
Masas extrínsecas compresivas de la arteria
renal
De causa aórtica (vascular).
Coartación aórtica
Poliarteritis nodosa
Aumento del volumen intravascular
Aumento del gasto cardíaco
Rigidez de la aorta.
De causa neurogénica.
Enfermedades bulbares y medulares.
Psicogénica: Hipertensión de bata
blancaTraumatismo craneoencefálico o de
médula espinalHipertensión intracraneal
Tumores encefálicos
Apnea del sueño
Esclerodermia
Enfermedad de Takayasu-Onishi
Hipertensión secundaria a coartación
aórticaHTA secundaria a endocrinopatías
Acromegalia
Hipercalcemia
Deficiencia de 11-hidroxilasa
Deficiencia de 17-hidroxilasa
Síndrome de Geller
Hipertensión asociada a enfermedades del
sistema nervioso central.
Disautonomía
Síndrome de Guillain-Barré
Porfiria aguda
Fibrodisplasia
Sistema nervioso central
La hipertensión arterial persistente puede causar
un accidente cerebrovascular trombótico o embólico,
infartos lacunares o un accidente cerebrovascular
hemorrágico con hematoma intracerebral, entre otros. Tanto
la presión sistólica y diastólica elevadas
son perjudiciales; una presión diastólica de
más de 100 mmHg y una presión sistólica
de más de 160 mmHg han dado lugar a una incidencia
significativa de enfermedades cerebrovasculares. Otras
manifestaciones de la hipertensión incluyen la
encefalopatía hipertensiva, lesiones microvasculares
cerebral y la demencia de origen vascular como consecuencia de
múltiples infartos del sistema nervioso
central.

Prevención
Si bien no es posible eliminar por completo la
hipertensión, varias acciones son muy útiles y
necesarias para prevenir su aparición y para evitar el
empeoramiento de los síntomas:
incrementar la actividad física
aeróbica;mantener un peso corporal dentro de los
estándares correspondientes a la edad y la estatura,
según el sexo;reducir al mínimo el consumo de alcohol: al
día no deben consumirse más de 30 ml de
etanol, que equivale a 720 ml (2 latas) de cerveza;
300 ml de vino (dos copas; un vaso lleno contiene
250 ml); 60 ml de whisky (un quinto de vaso), en
los varones; en las mujeres, la mitad;reducir el consumo de sodio, hacer la
suplementación de potasio;consumir una dieta rica en frutas y vegetales;
lácteos bajos en grasa con reducido contenido de grasa
saturada y total;privarse de todo tipo de tabaco (cigarro, pipa,
habano, etc.), ycontrolar la glicemia (sobre todo si la persona
padece diabetes).
Mala
nutrición
La malnutrición es el estado que aparece como
resultado de una dieta desiquilibrada, en la cual hay nutrientes
que faltan, o de los cuales hay un exceso, o cuya ingesta se da
en la proporción errónea. Puede tener como causa
también la sobre alimentación.
Pueden surgir diferentes desórdenes
nutricionales, dependiendo de qué nutrientes son infra o
sobre utilizados en la dieta.
La Organización Mundial de la Salud define la
Desnutrición como la mayor amenaza individual a la salud
pública mundial. La mejora de la nutrición es vista
de modo amplio como la forma de ayuda más efectiva. Entre
las medidas de emergencia para aliviar la malnutrición se
encuentran el suministro de los micronutrientes deficitarios a
través de sobres de polvo fortalecido, o mediante crema de
cacahuete, o directamente a través de
suplementos.
El modelo de alivio del hambre seguido por diferentes
agencias humanitarias demanda de modo cada vez más
frecuente el suministro de vales o dinero en metálico a
las personas malnutridas o que sufren una situación de
hambre, de modo que puedan comprar el alimento a los agricultores
locales en vez de adquirir comida de países donantes, ya
que esta segunda opción supone un gasto ineficaz de dinero
o de transporte.
Entre las medidas a largo plazo para solucionar la
Desnutrición están la inversión en
agricultura moderna en aquellos lugares en los que se produce una
falta de esta, y ello a través del desarrollo de los
fertilizantes y de la irrigación, medios que en gran
medida permitieron erradicar el hambre en el mundo desarrollado.
No obstante, los programas del Banco Mundial suelen restringir
los subsidios públicos de los gobiernos locales a los
agricultores y el uso de fertilizantes es contestado por algunos
grupos de defensa del medio ambiente.
Efectos
Mortalidad
De acuerdo a Jean Ziegler (Relator Especial de Naciones
Unidas en Derecho al Alimento desde 2000 hasta marzo de 2008), la
mortalidad causada por la Desnutrición representó
el 58% sobre la mortalidad total de 2006. "En 2006, más de
36 mil personas murieron de hambre o de enfermedades derivadas de
déficits en micronutrientes".
De acuerdo a la Organización Mundial de la Salud,
la Desnutrición es de lejos la mayor causa de mortalidad
infantil, presente en la mitad de todos los casos. Seis millones
de niños mueren de hambre cada año. Los nacimientos
con peso bajo y restricciones intra uterinas causan 2.2 millones
de muertes infantiles al año. La limitada o inexistente
lactancia causa otros 1.4 millones. Otras deficiencias, como la
falta de vitamina A o zinc, por ejemplo, representan un
millón. La malnutrición en los primeros dos
años de vida es irreversible.
Un niño malnutrido crece con un estado de salud y
logros educativos menores. En general, sus propios hijos
también tienden a ser más pequeños.
Anteriormente, la malnutrición se veía como algo
que exacerbaba los problemas de enfermedades como
sarampión, neumonía y diarrea. Actualmente, se
considera que la malnutrición realmente es la causa de
esas enfermedades también, y puede ser fatal por si
misma.
Causas
La malnutrición incrementa el riesgo de
infección y de enfermedades infecciosas. Por ejemplo, es
un factor de riesgo importante en el comienzo de la tuberculosis
activa. En comunidades o áreas en las que se produce
ausencia de agua potable apta para el consumo humano, estos
riesgos adicionales a la salud presentan un problema
crítico. La disminución de la energía y un
funcionamiento dañado del cerebro también forman
parte de la espiral restrictiva de la malnutrición, dado
que sus víctimas son menos capaces de llevar a cabo las
labores necesarias para adquirir alimento, ganar un sueldo o
recibir una educación.
Entre las principales causas de la malnutrición
se encuentran la pobreza y los precios de los alimentos, las
prácticas alimenticias y la productividad agrícola,
siendo multitud de casos individuales causados por una mezcal de
varios factores. La malnutrición puede ser también
consecuencia de otras cuestiones sanitarias como enfermedades
diarreicas o enfermedades crónicas, especialmente la
pandemia de VIH/sida, o la malnutrición clínica,
como en el caso de la caquexia.
Pobreza y precio de los alimentos
La escasez de alimentos puede ser un factor que
contribuya a la malnutrición en países con falta de
tecnología. La FAO estima que el 80% de niños
malnutridos viven en el mundo en desarrollo, en países que
a pesar de ello producen sufiencientes superávits de
alimento como para alimentarlos. El economista Amartya Sen
observó que, en décadas recientes, el hambre
tenía siempre que ver con problemas de distribución
del alimento y/o pobreza, aunque hubiera suficiente alimento para
alimentar a toda la población en el mundo.
Estableció que la malnutrición y el hambre estaban
especialmente relacionadas con problemas en la disponibilidad y
distribución de alimentos, así como con el poder
adquisitivo.
Prácticas alimenticias
La falta de lactancia puede derivar en
malnutrición en niños. Las posibles causas de este
problema en el mundo en desarrollo pueden deberse a que la
familia media piensa que la leche embotellada es mejor para la
alimentación de los bebés. La OMS dice que las
madres abandonan la lactancia porque no saben cómo hacer
que su bebé mame correctamente o porque sufren molestias o
incomodidades.
Productividad agrícola
La escasez de alimentos puede estar causada por la falta
de avances agrícolas como la rotación de cultivos,
o la falta de tecnología o recursos necesarios para
aumentar los rendimientos agrícolas que se encuentran en
la agricultura moderna, como los fertilizantes del
nitrógeno, los pesticidas o la irrigación. Como
resultado de la pobreza generalizada, los agricultores no pueden
asumir el coste de estas tecnologías ni sus gobiernos
pueden suministrárselas. Esto hace que su
producción agrícola sea baja, sus salarios escasos
y los precios de los alimentos inasequibles.
Amenazas futuras
Existen un número de potenciales amenazas a la
oferta alimentaria global que podrían provocar el aumento
generalizado de la malnutrición.
El cambio climático es de gran importancia para
la seguridad alimentaria. De acuerdo a los últimos
informes del IPCC, el incremento de la temperatura es "muy
probable" en las zonas climáticas de los
subtrópicos y de los trópicos, donde vive el 95% de
la población mundial. Incluso cambios muy leves en la
temperatura pueden provocar incrementos en la frecuencia de
cambios extremos de las condiciones climáticas. Estos
tienen un impacto muy significativo en la producción
agrícola y, por ende, en la nutrición. Incluso sin
aumentos de los eventos climáticos extremos, un simple
incremento de la temperatura reduce la productividad de multitud
de variedades de cereal, disminuyendo al mismo tiempo la
seguridad alimentaria en la región donde eso tiene
lugar.
Autor:
MSc. En Gerencia Pública Pedro
Sánchez Sánchez
Docente UNESR Núcleo San
Carlos
República Bolivariana de
Venezuela
Ministerio del Poder Popular para la
Educación
Liceo Bolivariano Raúl
Leoni
San Carlos – Cojedes
San Carlos, Marzo de 2013
