Si el absceso o la neumonía necrosante se han adquirido en el
hospital, deben tenerse en cuenta los posibles cambios de flora
orofaríngea, con predominio de los bacilos Gram negativos
no anaerobios, como Klebsiella pneumoniae, Enterobacter
spp, Serratia spp, Pseudomonas aeruginosa,
Escherichia coli y, con menor frecuencia, Proteus
spp.
Otros agentes capaces de producir absceso de
pulmón son Nocardia spp, Legionella spp
y Pseudomonas pseudomallei. La tuberculosis y
los hongos deben
tenerse también presentes como agentes etiológicos
responsables.
DIAGNÓSTICO DIFERENCIAL
Ya que la Tuberculosis
pulmonar (Tb) es la causa más frecuente de este
síndrome abordaremos su diagnóstico diferencial.
1. Afecciones pulmonares diseminadas
a. Agudas. El cuadro florido de la Tb miliar debe
diferenciarse de la sepsis por Salmonella typhi, en la
que el cuadro toxinfeccioso es similar, pero en esta
última existirán leucopenia, bradicardia relativa,
ausencia de síntomas respiratorios y síntomas en la
esfera digestiva, todo unido a un cuadro epidemiológico
sugestivo de esta afección.
b. Crónicas. Pudiera confundirse con la
sarcoidosis en su fase miliar, la que muestra un
aspecto reticular con una opacidad masiva alrededor de los hilios
(ganglios en patatas). La prueba de tuberculina resulta negativa
en el 70 % de los casos. También se debe tener en cuenta
la neumonitis o fibrosis intersticial, donde existirán
antecedentes de la exposición
a alergenos específicos, imagen reticular,
ausencia de signos de
sepsis y sobre todo, rápida respuesta al tratamiento con
esteroides.
2. Condensaciones del parénquima
pulmonar.
a. Síndrome de Löffler (infiltrados
fugaces). Presenta imágenes
radiológicas de borramiento rápido, no deja
lesiones residuales y existe eosinofilia.
b. Tuberculomas. Muchas veces resultan
imposibles de diferenciar del cáncer pulmonar, con el
agravante de que se tiene con ambos una conducta
totalmente diferente. En las lesiones benignas los contornos
suelen ser más precisos que en las malignas, las cuales
toman muchas veces aspecto espiculado.
c. Neumonías y bronconeumonías
bacterianas y virales, en fin, las llamadas
inespecíficas. Muestran períodos más cortos
y llamativos de evolución y, sobre todo, sin
pródromos. Tienen también plena respuesta a los
tratamientos inespecíficos impuestos.
3. Enrarecimiento del parénquima.
a. Zonas de enfisema por cicatrices, intervenciones
quirúrgicas u otras secuelas se observan en la Tb. A veces
tienen forma de cavidades bulosas, como en el enfisema buloso. La
imagen, unida a la presencia o no de síntomas generales de
la enfermedad, nos ayudará a pensar en ella en fase de
actividad.
b. Las cavernas pulmonares no escapan de esta disyuntiva
diagnóstica. Aparentes cavitaciones, aunque inducen a
pensar en Tb, no pocas veces resultan cánceres ulcerados.
El cortejo sintomático y los antecedentes nos
llevarán a un diagnóstico u otro, o tal vez a un
tercero: las cavidades de origen bronquiectásico, cuyos
síntomas habituales y antecedentes de broncorrea,
facilitarán el diagnóstico. No obstante,
éste sólo se puede obtener por medio de los
exámenes complementarios, pero no se debe olvidar la
posible coexistencia de estas dos afecciones (Tb y
cáncer).
c. Los abscesos pulmonares aparecen de forma aguda con
signos de toxinfección severa, debidos a gérmenes
agresivos o mal tratados o en
individuos con factores agravantes (inmunodeprimidos,
diabéticos, etc.). Se acompañan generalmente de
fenómenos de vaciamiento (vómica).
d. Micosis pulmonares, en especial, coccidiodomicosis e
histoplasmosis, son capaces de producir
imágenes cavitadas. Se acompañan de antecedentes de
exposición al parásito, dolor torácico y
esputos con sangre. Suelen
tener una clínica y radiología muy similares a la
Tb, por lo que el diagnóstico se logrará por
estudios microbiológicos y serológicos.
e. Las formaciones quísticas, que unas veces
pueden estar llenas, como los quistes dermoides, y otras, como en
los llamados "quistes de aire", tienen
forma esférica y paredes delgadas. La falta de
síntomas generales y respiratorios, y la existencia de una
evolución benigna nos llevarán al
diagnóstico correcto.
Entre las lesiones que confunden con un absceso
pulmonar bacteriano destacan el carcinoma
broncogénico, las bronquiectasias, el empiema secundario a
una fístula broncopleural, la TB, la coccidioidomicosis u
otras micosis pulmonares, las bullas o los quistes aéreos
infectados, el secuestro
pulmonar, los nódulos silicóticos con necrosis
central, los abscesos subfrénicos o hepáticos
(amebianos o hidatídicos) con perforación hacia un
bronquio y la granulomatosis de Wegener. La valoración
clínica repetida y los procedimientos de
diagnóstico permiten distinguir estos trastornos del
absceso pulmonar.
1.3.- SÍNDROMES PLEURALES
Los principales síndromes pleurales son dos, en
ambos casos la cavidad pleural de virtual se convierte en cavidad
real, con un contenido determinado, que en el Síndrome de
interposición líquida o derrame pleural será
líquido: pleuresía serofibrinosa,
hemorrágica o purulenta, y en el Síndrome de
interposición aérea o neumotórax será
aire que penetrará a través de una
perforación del parénquima o de la pared
torácica.
El hidrotórax tiene la misma semiogénesis
que el edema. Los signos físicos que traducen estas
afecciones son múltiples, pero característicos y
permiten el diagnóstico con bastante certeza.
1.3.1.- SINDROME DE INTERPOSICION
LIQUIDA O DERRAME PLEURAL.
Cualquier afección inflamatoria, irritativa o
mecánica que afecte las pleuras o
comprometa la circulación de retorno es capaz de provocar
un derrame pleural. Cabe señalar que los derrames en los
adultos, menores de 400 mL, y en el niño, de 120 mL no se
exteriorizan por signo clínico alguno.
Cuadro clínico: Suele iniciarse por la denominada
"pleuresía seca" con dolor sordo, respiración superficial, tos no productiva
y molesta. No son raros los escalofríos y el malestar
general febricular o fiebre alta.
Una vez que se instala el derrame, el cuadro adquiere mayor
intensidad, presentando punta de costado a veces de tipo
abdominal, la respiración se hace disneica de
acuerdo con la abundancia de líquido y la presencia o no
de lesiones parenquimatosas, la tos persiste seca pero molesta y
continua. Si el líquido continúa en aumento el
cuadro se agrava extraordinariamente siendo entonces el
síntoma primordial una disnea intensa con
cianosis y anoxia marcadas. Los signos físicos
varían con la cantidad del derrame. MV disminuido,
submatidez en el área afectada, disminución de las
VV, no estertores.
PRINCIPALES TIPOS DE LÍQUIDOS
PLEURALES.
Trasudado: Presenta un contenido de
proteínas inferior a 3 g/dL con concentraciones
normales de proteínas en el suero. Deshidrogenasa
láctica (LDH) del líquido pleural menor que 200
UI. La proporción LDH del líquido pleural/LDH
sérica es menor que 0,6. Prueba de Rivalta negativa
(será descrita más adelante).Exudado: El contenido de proteínas
es superior a 3 g/dL con una relación
"proteínas del líquido pleural/proteínas
del suero" mayor que 0,5. La LDH del líquido pleural
es mayor que 200 UI. La proporción LDH del
líquido pleural/LDH sérica es mayor que 0,6.
Prueba de Rivalta positiva. El líquido puede contener
leucocitos a predominio de polimorfonucleares o de
linfocitos. Pueden observarse células malignas. Puede
ser serohemático.Empiema: Es el derrame pleural purulento.
Puede ser loculado. El pH es bajo. Leucocitos a predominio
polimorfonuclear o linfocitario. Por examen
microbiológico directo con tinción de Gram
pueden identificarse gérmenes.Hemotórax: Se denomina así
cuando, a diferencia del derrame serohemático, la
cantidad de sangre en el espacio pleural es significativa. El
hematócrito del líquido suele ser más
del 50% del de la sangre.Derrames lipídicos (quilotórax y
pseudoquilotórax): Estos derrames están
caracterizados por presentar grandes concentraciones de
lípidos, así como un aspecto lechoso o turbio.
Se llama quilotórax cuando el quilo penetra
en el espacio pleural, a partir del conducto torácico.
Se denomina pseudoquilotórax, cuando existe
acumulación de grandes cantidades de colesterol o de
complejos lecitina-globulina, que ocasionen un derrame
pleural. El quilotórax tiene aumento del contenido de
lípidos a expensas de los quilomicrones (su presencia
confirma el diagnóstico), aumento de
triglicéridos y colesterol normal. Tinción de
Sudán III positiva. En el pseudoquilotórax el
líquido es negativo para Sudán III y
está presente un alto contenido de
colesterol.
DIAGNOSTICO ETIOLÓGICO:
A. Trasudados:
Por presión hidrostática
aumentada: Insuficiencia cardiaca congestiva, Pericarditis
constrictiva, Síndrome de la vena cava
superior.Por presión oncótica disminuida, por
hipoalbuminemia: Cirrosis hepática, Síndrome
nefrótico, síndrome de fuga capilar
sistémica.Asociada con ascitis (comunicaciones
transdiafragmáticas): Cirrosis hepática,
Diálisis peritoneal.Otras: Pericarditis constrictiva,
Atelectasias, Pulmón atrapado, Mixedema.
B. Exudados:
Infecciones: Neumonía bacteriana
o vírica (derrame paraneumónico), Tuberculosis,
Infección por VIH.Neoplasias: Cáncer del
pulmón, Metástasis pleuropulmonares, Linfomas,
Leucemias, Mesotelioma.Enfermedades intraabdominales:
Pancreatitis, Absceso infradiafragmático, Absceso
subfrénico.Enfermedades del tejido conectivo:
Artritis reumatoidea, Lupus eritematoso
sistémico.Otros: Síndrome de hiperestimulación
ovárica, Síndrome de las uñas amarillas
(tríada de derrame pleural, linfedema y uñas
amarillas), Rotura esofágica, Embolia e infarto
pulmonar, Cirugía de derivación arteria
coronaria, Uremia, Sarcoidosis, Reacción por
hipersensibilidad a fármacos, Mixedema,
Idiopático.
C. Empiema: Neumonía bacteriana (gérmenes
anaerobios, Staphylococcus aureus, Pseudomonas
y Escherichia coli.), Traumatismo torácico,
Cirugía torácica, mediastinitos, Absceso
subfrénico roto, Absceso pulmonar.
D. Hemotórax (no derrame
serohemático): Traumatismo penetrante o cerrado,
Iatrógeno, Enfermedad pleural metastásica,
Complicación del tratamiento anticoagulante.
E. Quilotórax: Traumatismo
torácico, Linfomas, Complicación
posquirúrgica.
F. Pseudoquilotórax: Tuberculosis,
Artritis reumatoide, Idiopático.
Distinción entre exudado y trasudado
pleural
El trasudado se produce por la alteración del
balance hidrostático-osmótico secundario a una
enfermedad de base, en general una insuficiencia
cardíaca, y la pleura está indemne. En el
exudado, en cambio, suele
estar afectadas la pleura o su drenaje linfático, y su
etiología es mucho más amplia. La distinción
es importante, por tanto, y se lleva a cabo mediante los
criterios de Light: el exudado cumple al menos uno de
los siguientes: a) cociente pleura/suero de proteínas
superior a 0,5; cociente pleura/suero de LDH superior a 0,6 y LDH
pleural superior a 2/3 del máximo valor
sérico admitido como normal. El trasudado no cumple
ninguno de estos criterios. En caso de duda, puede determinarse
la cifra de colesterol en líquido pleural. Un valor
superior a 60 mg/dL (1,55 mmol/L) es indicativo de exudado. El
enfermo con un trasudado pleural por enfermedad de base conocida
no requiere ulteriores estudios de su derrame. En el paciente con
derrame exudativo debe efectuarse en el líquido pleural un
estudio citológico, búsqueda de células
neoplásicas y cultivo aerobio y para micobacterias. Si
todo ello no permite el diagnóstico, se debe llevar a cabo
una biopsia pleural, inicialmente con aguja, o, si es necesario,
por toracoscopia.
Enfermedades que producen trasudados
La insuficiencia cardíaca, en la que
aumentan las presiones capilares pulmonares y la venosa
sistémica, es la causa más frecuente de
trasudados pleurales. Estos derrames, generalmente
bilaterales, suelen ser más grandes en el lado derecho
y, en los casos unilaterales, éste suele ser el
hemitórax que más se afecta.La hipoalbuminemia puede producir derrames
pleurales, que suelen ser bilaterales y se asocian con
acumulación de líquido en otras zonas
corporales.La ascitis se puede acompañar de
derrame pleural porque el líquido se puede desplazar
desde el espacio peritoneal al pleural a través de
defectos diafragmáticos o canales linfáticos.
Un 70% de los derrames paraascíticos están en
el lado derecho, un 15% en el izquierdo y un 15% son
bilaterales. Sucede en cerca del 5% de pacientes con cirrosis
y ascitis. El síndrome de Meigs (derrame pleural y
ascitis asociada con fibromas y otros tumores
ováricos) se produce por un mecanismo similar, aunque
el derrame pleural asociado con los tumores de ovario suele
corresponder a un exudado. El mecanismo también es
parecido en el derrame pleural asociado con la
diálisis peritoneal o la pancreatitis
aguda.En el mixedema los derrames pleurales
suelen ser trasudados, aunque pueden producirse
exudados.Después del parto se pueden
presentar en las primeras 24 h pequeños derrames, que
desaparecen con rapidez.Los derrames pleurales yatrogénicos
se producen cuando entra al espacio pleural el líquido
que se infunde a través de un catéter que se
quería colocar en la vena subclavia. Los tubos de
alimentación mal colocados pueden perforar a veces el
bronquio principal y entrar en el espacio pleural. El
líquido del derrame es idéntico al que se
infunde.
Enfermedades que producen exudados
La pleuritis micótica produce un
exudado y la biopsia pleural puede mostrar granulomas. Se
pueden cultivar los gérmenes en el líquido
pleural o en tejido. Los antecedentes geográficos, las
pruebas cutáneas y serológicas, el estudio
microbiológico de las secreciones aéreas y la
histología de otros tejidos permiten establecer el
diagnóstico. Un 10% de los pacientes con blastomicosis
tienen derrame pleural asociado, sobre todo cuando la
enfermedad pulmonar asociada es extensa. Un 7% de los
pacientes con coccidioidomicosis primaria presentan derrame
pleural, que suele ser de gran tamaño y unilateral. La
mitad de estos pacientes tienen lesiones parenquimatosas
asociadas, siendo frecuente el eritema multiforme y el
eritema nodoso. El derrame pleural se puede producir
también en estadios tardíos de una
coccidioidomicosis cuando la cavidad coccidioide se rompe
hacia el espacio pleural, hecho que constituye una grave
complicación. En la histoplasmosis primaria los
derrames pleurales son poco frecuentes y se suelen observar
como parte de la enfermedad diseminada o en casos con
afectación parenquimatosa masiva.En los derrames
paraneumónicos, la pleura visceral que
reviste una zona de neumonía se inflama y la pleuritis
aguda se acompaña con extravasación de un
líquido de aspecto seroso, en el que se observan
numerosos neutrófilos y se pueden ver bacterias. Los
derrames paraneumónicos suelen deberse a
infección bacteriana, pero se pueden ver
pequeños derrames en casos de neumonía
vírica o por micoplasma. Los derrames pleurales
víricos se pueden producir también en ausencia
de una neumonía evidente.El embolismo pulmonar produce derrame
pleural en el 30 al 50% de los pacientes. Un 80% de los
mismos son exudados, que suelen ser sanguinolentos. El
principal mecanismo de formación del líquido
pleural es el aumento de permeabilidad de la pleura visceral
en la zona de pulmón infartada, aunque hasta en 1/3 de
dichos derrames no existen evidencias radiológicas de
infarto. Sin embargo, en presencia de insuficiencia
cardíaca se puede producir un trasudado. Las
atelectasias por embolismo pulmonar también pueden
originar un trasudado.Los tumores metastásicos son la
causa más frecuente de exudados en pacientes >60
años. El origen primario más frecuente es el
pulmón, seguido de la mama, aunque cualquier carcinoma
puede metastatizar en pleura. La obstrucción
linfática por implantes pleurales del tumor es el
principal mecanismo de formación del líquido.
Los derrames suelen ser grandes y producen disnea de
esfuerzo; lo habitual es que sean sanguinolentos o
francamente hemáticos. Es posible diagnosticar la
mayoría de los derrames pleurales carcinomatosos
mediante el análisis citológico del
líquido, pero se pueden necesitar hasta 3 muestras del
mismo. La biopsia pleural es menos sensible que la
citología, aunque en ocasiones puede ser positiva en
caso de citología negativa; en los casos
difíciles se deben realizar ambas
técnicas.El derrame pleural es frecuente en casos de
enfermedad de Hodgkin y linfoma no
hodgkiniano y puede ser un signo de presentación
en éste. El mecanismo de producción es
variable, predominando la obstrucción linfática
en la enfermedad de Hodgkin y la infiltración pleural
en el linfoma no hodgkiniano. No suele ser necesario
determinar la naturaleza neoplásica del proceso en la
enfermedad de Hodgkin y los resultados de la biopsia pleural
no son generalmente positivos. El diagnóstico de
derrame pleural linfomatoso se puede realizar en ocasiones
mediante la citología del líquido pleural y la
biopsia con aguja de la pleura.El mesotelioma maligno (tumor maligno que
se origina en el mesotelio pleural) está muy
relacionado con la exposición al asbesto. La
incidencia en Estados Unidos es de unos 2.000
casos/año. Los síntomas de presentación
más frecuentes son la disnea y el dolor
pleurítico de inicio insidioso. El tumor, que va
atrapando de forma gradual los pulmones e invade la pared
torácica, provoca derrame pleural en un 75% de los
pacientes. La TC demuestra un engrosamiento irregular de la
pleura. El líquido pleural es un exudado seroso o
sanguinolento, con <50 mg/dl de glucosa (<2,78 mmol/l)
y pH <7,2 en 1/3 de los casos. La citología del
líquido pleural demuestra la presencia de
células malignas, difíciles de distinguir de
las de un adenocarcinoma. También resulta
difícil interpretar las biopsias obtenidas con aguja,
por lo que frecuentemente se necesita una biopsia abierta o
dirigida por vídeo a través de una toracoscopia
(cirugía torácica ayudada por vídeo
[VATS]) para establecer el diagnóstico. La
inmunohistoquímica y la microscopia electrónica
permiten distinguir este tumor del adenocarcinoma. El
pronóstico es muy malo, con mala respuesta a la
cirugía radical, a la quimioterapia, a la radioterapia
o al tratamiento combinado.El mesotelioma fibroso benigno es un tumor
sólido poco frecuente que produce dolor
torácico, disnea, fiebre y osteoartropatía
hipertrófica en el 50% de los pacientes. El
líquido es un exudado viscoso por la presencia de
hialuronato. El diagnóstico y la curación se
consiguen mediante toracotomía y resección de
la masa.El LES y los síndromes parecidos
al lupus inducidos por fármacos (generalmente la
hidrazina, procainamida, isoniazida, difenilhidantoína
y clorpromazina) producen derrames pleurales en hasta el 40%
de los pacientes. Estos fármacos se suelen administrar
desde mucho tiempo antes y los síntomas empiezan
generalmente a los 10 d de interrumpir su uso. Son frecuentes
la fiebre, el dolor pleurítico y ciertas
manifestaciones sistémicas de lupus. En menos
ocasiones se produce enfermedad pleural aislada. Suele
existir una lesión parenquimatosa, aunque no siempre.
El líquido pleural generalmente es un exudado, con
predominio de neutrófilos en fases iniciales y
monocitos después. La glucosa en el líquido
suele ser >80 mg/dl (>4,44 mmol/l), el pH >7,35 y la
LDH <500 UI/l; el complemento en el líquido es bajo
y los títulos de anticuerpos antinucleares (ANA)
suelen ser elevados. Un título de ANA >1:320 con un
patrón homogéneo o un cociente ANA
líquido/suero ³1 es muy característico. En
el lupus inducido por fármacos, a diferencia del LES
habitual, también se suelen detectar anticuerpos
antihistona y ADN de cadena sencilla en la sangre. Se pueden
encontrar células LE que se consideran
diagnósticas, pero la prueba es muy laboriosa y no se
debe solicitar porque el diagnóstico suele resultar
evidente desde el punto de vista clínico y con la
serología del derrame.Los derrames pleurales inducidos por
fármacos son poco frecuentes. La
nitrofurantoína se asocia en ocasiones con una
enfermedad febril aguda con infiltrados pulmonares, derrame
pleural y eosinofilia en sangre periférica. La
neumonía intersticial crónica con fibrosis es
menos frecuente e induce derrame pleural en menos casos. Se
produce en pacientes que llevan años tomando el
fármaco. El dantroleno, un relajante muscular,
ocasiona a veces un derrame pleural unilateral con
eosinofilia en sangre y líquido pleural, pero sin
infiltración del parénquima. La bromocriptina y
otros agonistas de la dopamina, la amiodarona y la
interleucina 2 producen en pocos casos derrames pleurales,
asociados en general con infiltrados pulmonares.La enfermedad reumatoide produce derrame
pleural, sobre todo en varones, aunque la enfermedad es
más frecuente en mujeres. Los derrames pleurales son
pequeños o moderados y se producen de forma
característica en los varones mayores con enfermedad
reumatoide de larga evolución y que presentan
nódulos reumatoides subcutáneos. El
líquido es un exudado con glucosa baja (<40 mg/dl o
<2,22 mmol/l), LDH elevada (>700 UI/l), pH bajo
(<7,2), complemento bajo y un título de factor
reumatoide elevado (³1:320). Se observan con frecuencia
cristales de colesterol.Los abscesos subdiafragmáticos
suelen producir un derrame pleural simpático, un
exudado estéril con predominio de neutrófilos.
En pocas ocasiones se infecta el derrame; 3/4 partes de los
abscesos subdiafragmáticos se producen semanas a meses
después de una cirugía abdominal. El
diagnóstico se realiza con ecografía o TC
abdominal.La pancreatitis aguda se complica con un
derrame pleural paraascítico en un 10% de los casos.
Este exudado pleural es rico en neutrófilos y contiene
mucha más amilasa que el suero. Los derrames suelen
ser pequeños, un 60% se localizan en el lado
izquierdo, un 30% en el derecho y un 10% son
bilaterales.Los pseudoquistes pancreáticos se
pueden extender hacia el mediastino a través de los
hiatos esofágico o aórtico y romperse hacia uno
o ambos espacios pleurales. Los niveles de amilasa en el
líquido son muy elevados (hasta 100.000 UI/l), aunque
la amilasa sérica sea normal. La ecografía
abdominal y la TC permiten diagnosticar los seudoquistes
pancreáticos. Dado que el líquido se vuelve a
acumular con rapidez después de la toracocentesis, el
seudoquiste debe ser drenado.El síndrome postlesión
cardíaca se caracteriza por fiebre,
pleuropericarditis e infiltrados parenquimatosos que debutan
semanas después de una lesión miocárdica
o pericárdica. Se produce en el 1% de los pacientes
con IM, cirugía cardíaca, traumatismo
torácico cerrado, implantación de marcapasos o
angioplastia. Los derrames pleurales suelen ser
pequeños, son bilaterales en el 50% de los casos y
habitualmente corresponden a un exudado sanguinolento con
glucosa y pH normales. El síndrome responde a AINE y
esteroides.La uremia se complica a menudo con una
serositis generalizada y se puede producir un derrame pleural
exudativo con pleuritis fibrinosa. El líquido puede
ser francamente hemático y suele contener escasas
células, generalmente mononucleares. El nivel de
creatinina es elevado, pero inferior al sérico, lo que
permite distinguirlo del derrame pleural asociado con
obstrucción urinaria y acúmulo retroperitoneal
de orina.La exposición al asbesto produce un
derrame pleural benigno en un 3% de los trabajadores del
asbesto tras un período de latencia cuya
duración oscila entre 5 y >30 años. Los
pacientes pueden estar asintomáticos o presentar dolor
torácico. Los derrames suelen ser unilaterales, de
tamaño pequeño a moderado. Son frecuentes las
placas pleurales, en general no calcificadas, y en la mitad
de los casos hay evidencias de lesión parenquimatosa.
El derrame es un exudado, que puede ser sanguinolento. El
recuento de leucocitos puede llegar a 25.000/ml, con un
recuento diferencial variable y numerosos eosinófilos.
El diagnóstico es de exclusión, sobre todo con
el mesotelioma y el carcinoma metastásico.El SIDA causa un derrame pleural
(generalmente un exudado) en <2% de los pacientes. Los
derrames pueden ser paraneumónicos o deberse a
empiema, neumonías por Pneumocystis carinii o
sarcoma de Kaposi. Los principios del tratamiento
son parecidos en estos pacientes y en los que conservan una
inmunidad normal.
DIAGNOSTICO DIFERENCIAL:
1- Causas humorales:
a)- Síndrome nefrótico: Edema renal
clásico, blando, blanco, no doloroso, frío, de
fácil Godet, cara de muñeco chino. Puede constituir
verdaderas anasarcas.
b)- Cirrosis hepática: Se caracteriza por la
presencia de tres síndromes (ascítico, hipertensión portal e insuficiencia
hepática); se caracteriza por eritema palmar, edema en
miembros inferiores y en región abdominal (generalmente),
circulación colateral en áreas torácicas
inferiores y mesogastrio. Puede haber sangramiento digestivo
(producto a la
ruptura de varices esofágicas o úlceras
duodenales). Puede estar presente el ictero (cirrosis biliar),
hepatoesplenomegalia.
c)- Síndrome de mala absorción: Dado por
diarreas
pastosas, abundantes en cantidad, amarillentas brillantes, con
olor rancio, presencia de edemas sobre todo en miembros
inferiores.
d)- Defecto nutricional: Dado por un déficit
proteico y vitamínico.
2- Causas mecánicas:
a)- Obstrucción venosa: Insuficiencia cardiaca
congestiva, Pericarditis constrictiva, Obstrucción de la
vena cava superior, Oclusión de la vena ácigos.
Presentan:
Manifestaciones de insuficiencia cardiaca tales
como: disnea y edema en miembros inferiores.Manifestaciones de Pericarditis constrictiva tales
como: ingurgitación yugular, reflujo hepatoyugular,
pulso débil.Manifestaciones de obstrucción venosa tales
como: distensión del abdomen, edemas sobre todo en
ancianos.
b)- Obstrucción linfática: Linfoma, Tumor
de mediastino, Quilotórax traumático, Pseudo
Quilotorax. Se caracteriza por presentar adenopatías a
nivel del cuello, axilas; hepatomegalia, ascitis
lechosa.
3- Causa inflamatoria:
Infecciosa:
a)- Tuberculosis: Paciente con antecedentes de Tb
pulmonar, fiebre, sudoración, expectoraciones escasas o
abundantes, esputo hemoptoico, disnea, adelgazamiento marcado,
anorexia,
esteatorrea, crepitantes, liquido pleural serofibrinoso y
sanguinolento, hemoptisis.
b)- Metaneumonia: Paciente que ha tenido manifestaciones
neumónicas anteriormente.
c)- Paraneumónicas: Aparición del derrame
junto con neumonía pulmonar y puede instalarse derrame
importante, estertores crepitantes, punta de costado aguda,
hemoptisis.
d)- Empiema: Fiebre y líquido purulento y
antecedente de infección respiratoria.
e)- Brucelosis: Antecedente de haber tenido contacto con
animales o
haber ingerido leche cruda,
dolor abdominal, articular, sin fiebre, escalofrío y
cefalea.
f)- Vírales:
Neumonía atípica: por fiebre, tos seca
e irritativa, expectoración escasa, cefalea,
artralgias, mialgias, antecedentes de epidemia
viral.Mononucleosis infecciosa: Hepatoesplenomegalia,
cefalea, fiebre alta, faringoamigdalitis, rash
cutáneo, adenopatias.
4- Causa parasitaria:
a)- Amebiasis: Presenta un periodo de comienzo muy
característico dado por signos vagos de poca importancia
con dolor abdominal difuso, flatulencia algunas deposiciones
diarreicas, fiebre, malestar general y al cabo de unos
días la enfermedad se instala en una forma típica.
Las heces fecales son mucopiosanguinolentas y escasas en cantidad
asociada a cólicos intensos y tenesmo rectal. En la forma
prolongada el paciente adelgaza y puede tener un tinte
anémico. En la forma atípica produce granuloma
voluminoso que se confunde con tumoración.
5-Otras causas:
a) Infarto
pulmonar: Se presenta con disnea de aparición brusca con
ansiedad y punta de costado aguda, polipnea, cianosis, signos de
sobrecarga ventricular derecha, fiebre y tos
hemoptoica.
b) Traumatismos: Se recoge el antecedente del
trauma.
c) Neumotórax: Mas frecuente en el sexo masculino
con edad de 20-40 años, disnea, punta de costado aguda con
irradiación al cuello y se acompaña
de intranquilidad y sofocación.
d) Enfermedad del colágeno: Se caracteriza por
poliartropatia (artritis), fiebre, adenopatías y
esplenomegalia, Fotosensibilidad (eritema en alas de mariposa en
la cara), edema renal, puede tener manifestaciones respiratorias
como: esputo hemoptoico y a veces fulminante.
6- Causa tumoral:
Linfoma: Adenopatias generalizadas.
Tumor pleural primario: No es frecuente, presenta
astenia, pérdida de peso, punta de costado.
Tumor pleural mediastinico: Antecedentes de tumor
pulmonar, carcinoma de mama con derrame sanguinolento.
1.3.2.- SINDROME DE INTERPOSICION GASEOSA O
NEUMOTÓRAX
El neumotórax es la ocupación de la
cavidad pleural por aire, procedente bien del pulmón
subyacente o bien directamente desde el exterior a través
de una solución de continuidad en la pared
torácica. Dado que en el espacio pleural existe una
presión
negativa respecto a la atmosférica, la entrada de aire
provoca el colapso del pulmón, que será más
o menos inmediato e intenso dependiendo de la presencia o no de
adherencias preexistentes y de la rigidez del parénquima
pulmonar.
Cuadro clínico: Suele ser dramático, con
punta de costado, intensa disnea angustiosa y
progresiva, y cianosis. Cuando se instaura lentamente puede solo
presentarse con el cuadro doloroso y una disnea
ligera.
Examen físico: Abovedamineto y disminución
de la expansibilidad torácica del lado comprometido.
Disminución de la expansión torácica del
lado comprometido. Vibraciones vocales abolidas en el lado
afectado. Hipersonoridad y timpanismo, si es muy intenso hay
sonido
metálico. Disminución del murmullo vesicular de la
parte afectada. Soplo anfórico si la perforación es
de tamaño suficiente o abolición de la broncofonia.
Sucusión hipocrática si existe derrame. Si el
neumotórax es parcial variarán los síntomas,
pudiendo hasta faltar por completo el cuadro antes
señalado.
DIAGNOSTICO ETIOLÓGICO:
1-Neumotórax espontáneo: Constituye la
causa más frecuente de esta afección en el adulto
joven aparentemente sano, la presencia de bulas o
vesículas subpleurales, las cuales al aumentar la
presión en su interior se rompen en la pleura visceral y
se establece una comunicación broncopleural que permite el
paso del aire a la cavidad.
a. Primario, por perforación de la pleura
visceral de causa no determinada. (Ampollas subpleurales
atribuidas al tabaquismo)
b. Secundario, por enfermedades del
parénquima pulmonar subyacente.
Más frecuentes: Asma, EPOC, fibrosis
quística, neumonía necrosante, infección
por Pneumocystis jiroveci (anteriormente
carinii), TB.
Menos frecuentes. Pulmonares: fibrosis pulmonar
idiopática, granulomatosis de células de
Langerhans, cáncer del pulmón,
linfangioleiomiomatosis, sarcoidosis, enfermedades del tejido
conjuntivo, espondilitis anquuilosantes, síndrome de
Ehlers-Danlos, síndrome de Marfán,
poliomiosisis/dermatomiositis, AR, sarcoma, esclerodermia,
deficiencia de alfa-1-antitripsina, Neoplasias. Otras:
Endometriosis torácica (Neumotórax catamenial),
esclerosis tuberosa.
c. Neonatal, por ruptura de bulas enfisematosas
congénitas
Con frecuencia no se encuentra causa alguna del
neumotórax; por ello se ha propuesto la
denominación de neumotórax espontáneo
idiopático.
2-Causa traumática:
a)- Traumas torácicos o tóraco-abdominal,
asociados a fracturas costales: Se comprueba el antecedente del
trauma, hay dolor a la palpación.
b)- Por heridas penetrantes de la pared del tórax
y los pulmones por: armas blancas.
Objetos punzantes, proyectiles de arma de fuego, metralla, etc.
Con frecuencia hay aumento de le tensión pleural
(Neumotórax a tensión) por un mecanismo de
válvula, que se observa en heridas oblicuas de la pared,
en intubaciones traqueales y sostén ventilatorio con
equipos de tensión. Se escucha un ruido
característico en la inspiración.
3- Iatrogénico: Intentos de canalizar la vena
subclavia; Como complicación de punciones pleurales y/o
pulmonares; Rotura de la pleura al realizar biopsias pulmonares
por vía transbronquial, Rotura de blebs o
ampollas durante la ventilación mecánica (barotrauma); Intervención
quirúrgica torácica y abdominal; Masaje
cardíaco externo; Inyección
intracardíaca.
4- Neumotórax de causa infecciosa:
a)- Tuberculosis: Síntomas respiratorios con mas
de 14 días, fiebre moderada que después desaparece,
hemoptisis de grado variable, toma del estado
general, produce un cuadro general, produce un cuadro grave pues
se corresponde al estallido de una caverna tuberculosa y da lugar
a síndromes mixtos o hidroaéreos.
b)- Por estafilococos: se ve preferentemente en niños.
DIAGNÓSTICO DIFERENCIAL
Infarto agudo de miocardio, cuando la
sintomatología predominante es el dolor.Por la disnea con: Crisis asmática,
Bronquitis aguda, Neumonía y Enfermedad pulmonar
obstructiva crónica.Con las bullas enfisematosas, los abscesos
pulmonares grandes, pliegues cutáneos y las
herniaciones del estómago, el colon o, con menos
frecuencia, el intestino delgado a través del
diafragma.En los pacientes con ventilación
mecánica por síndrome de distrés
respiratorio del adulto, el neumotórax se puede
desarrollar de manera sutil en forma tabicada en la zona
subpulmonar o paracardíaca. La presencia de aire
intersticial en el pulmón y de neumomediastino puede
preceder al desarrollo de neumotórax.Síndrome de fuga de aire pulmonar.
Salida (fuga) de aire fuera de los espacios aéreos
pulmonares normales. En el 1 a 2% de los reciénnacidos
se producen fugas de aire después del parto,
probablemente a consecuencia de las grandes fuerzas negativas
intratorácicas que se desarrollan cuando el
niño comienza a respirar. Muchos de estos pacientes
son asintomáticos o presentan sólo taquipnea.
Los tipos de fugas de aire dependen de la localización
del gas que sale de los espacios aéreos normales del
pulmón y diseca los distintos tejidos adyacentes;
así, puede haber enfisema intersticial pulmonar,
neumomediastino, neumotórax, neumopericardio,
neumoperitoneo o enfisema subcutáneo. Las fugas de
aire pulmonar clínicamente importantes suelen afectar
a RN con enfermedades pulmonares parenquimatosas que
predisponen a la pérdida de aire, a causa de la escasa
compliancia y a la necesidad de elevadas presiones de
distensión (p. ej., niños con Síndrome
de Distréss Respiratorio o tratados con respirador) o
al aumento de la resistencia de la vía aérea
(p. ej., obstrucción bronquial parcial por meconio en
el Síndrome Aspiración Meconio).
1.4.- SINDROME MEDIASTINAL
Es el conjunto de síntomas y signos con el que se
manifiestan las afecciones de diverso origen, que dañan
los órganos del mediastino y que pueden depender de la
compresión, de la inflamación o de la destrucción de
estos o de las paredes pleuropulmonares que lo
circundan.
Cuadro clínico: Facies mediastinal, disnea,
cianosis, edema en esclavina (cara, brazo y tercio superior del
tórax), circulación colateral, afonía y
disfagia. Otros síntomas: Disnea paroxística de
tipo asmatiforme por compresión vagal (con bradipnea
espiratoria) o por compresión del recurrente laringeo
(bradipnea espiradora, tiraje y cornage). Tratornos de la voz:
ronca, apagada, bitonal o no, puede haber afonía. Tos
seca, por quintas, compañada de voz bitonal. Disfagia.
Neuralgia frenicas e intercostales: generalmente bilateral y
resistente a los medicamentos.
Al examen físico: Síndrome de Claude
–Bernard-Horner (miosis, enoftalmia y ptosis parpebral),
deformidad del tórax, signos de compresión
bronquial (disminución del murmullo vesicular y soplo
tubárico en la región interescapulovertebral, a
todo esto se suma los síntomas propios de la
patología de base.
CLASIFICACIÓN TOPOGRÁFICA DEL
SÍNDROME MEDIASTINAL
1. Síndrome mediastinal
superior.
a. Síndrome de la vena cava
superior.
b. Síndromes arteriales (arterias
aorta y pulmonar).
c. Síndromes respiratorios
(tráquea y bronquios gruesos).
d. Síndromes neurológicos
(nervios frénico, neumogástrico, recurrente y
simpático).
e. Síndrome del conducto
torácico.
f. Síndrome
esofágico.
2. Síndrome mediastinal
inferior.
a. Síndrome de la vena cava
inferior.
b. Algunos de los síndromes
anteriores (frénico, neumogástrico,
esofágico y del conducto torácico).
DIAGNOSTICO TOPOGRAFICO:
Síndrome mediastinal
superior:
1-Sindrome de la vena cava superior: circulación
colateral a tipo cava superior, cianosis, edema en esclavina,
exoftalmia, hemorragias subconjuntivales, macroglosia e
hipertensión de la vena acigos (hemoptisis e
hidrotórax residivante derecho), cefalea, vértigos,
obnubilación, zumbido de oídos, hemorragias
meningeas, epistaxis, gingivorragias (las tres ultimas se deben
al estasis venoso de las venas que drenan en la vena
acigos).
2-Sindromes arteriales:
a) Por compresión de la arteria pulmonar o una de
sus ramas: Esto traduce u soplo sistolico intenso en el foco
pulmonar que se irradia a la clavícula izquierda (al Rx se
observa abombamiento del arco medio y posible aumento del
ventrículo derecho).
b) Por compresión de la aorta o una de sus ramas:
Soplo sistolico intenso en foco aortico que se irradia a la
clavícula derecha, varicion del pulso según la
intensidad de la compresión, hipotensión
arterial.
3-Sindromes respiratorios:
a) Por compresión traqueobronquial: tos seca,
intensa, coqueluchoide, disnea inspiratoria con tiraje y cornage,
bradipnea seudoasmatica, voz velada, ronca o
afonía.
b) Por compresión bronquial: están
presentes los síntomas anteriores sumados a signos y
síntomas de atelectasia.
4-Sindromes neurológicos: Por compresión
del:
a) Nervio frenico: dolores intercostales, hipo y puntos
intercostales dolorosos.
b) Nervio neumogastrico: tos, disnea, bradipnea y
espasmo esofagico.
c) Nervio recurrente (siempre afecta el lado derecho):
Si hay solo irritación (Síndrome de Krishaber),
pero si hay parálisis habrá voz bitonal,
afonía y trastornos respiratorios (disnea, tiraje y
cornage).
d) Nervio simpático: signos oculares:
Claude-Bernard-Horner, Pourfour-du-Petit, desigualdad pupilar
(signo de Roque) y síntomas circulatorio (bradicardia o
taquicardia).
5-Sindrome esofagico: Por compresión del
esófago y se caracteriza por disfagia que puede
acompañarse de sialorrea y regurgitaciones.
6- Síndrome de compresión del conducto
torácico: produce pleuresía quilosa (liquido de
aspecto lechoso).
En general, las lesiones situadas en la parte anterior
del mediastino (aneurisma de la primera porción de la
aorta y tumores de la celda tímica), producen
fundamentalmente signos de compresión venosa. Las lesiones
de la parte media del mediastino (aneurisma del cayado,
adenopatía traqueobronquial), se manifiestan sobre todo
por trastornos del sistema
respiratorio, como disnea, tos coqueluchoide, cornage,
parálisis recurrencial, etc. Las lesiones del mediastino
posterior (aneurisma de la aorta descendente, cáncer del
esófago) se traducen por disfagia.
B- Síndrome mediastinal inferior: La escasez de
órganos en esta zona es causa de un pobre cortejo
sintomático que se reduce al síndrome de la
vena cava inferior (edema en miembros inferiores, ascitis
que se produce rápidamente después de una
paracentecis, circulación colateral a tipo cava inferior y
hepatomegalia).
ETIOLOGÍA SEGÚN COMPARTIMIENTO DE
LOCALIZACIÓN
Mediastino anterior: aneurisma, bocio,
hernia de Morgagni, linfoma, lipoma, quiste
pericárdico, teratoma, timoma, tumores (angiomatoso,
paratifoideos y tiroideos)Mediastino medio: hiperplasia de los
ganglios linfáticos, linfoma, masa vascular, quiste
broncógeno, quiste pleuropericárdico, tumos
broncógeno.Mediastino posterior: aneurisma, hernia
diafragmática, divertículo esofágico,
acalasia, quiste entérico, meningocele,
mielomeningocele, tumores (broncógeno,
esofágico, neurógeno)
DIAGNOSTICO ETIOLOGICO:
Frente a un síndrome mediastinal agudo con
temperatura
alta signos de infección más o menos marcados y
aparición brusca de los signos de compresión
(principalmente disnea y cianosis) se pensara en una pericarditis
o pleuresía mediastinal.
1-Pericarditis: Aparece generalmente en niños,
puede ser purulenta, tuberculosa o reumática y a las
manifestaciones de la pericarditis se añade
disfagia.
2-Pleuresía mediastinal: Es muy rara, se
caracteriza por disnea, dolor retroesternal y cianosis; al Rx se
observa imagen triangular yuxtacardiaca por supuracion difusa del
mediastino.
3-Aneurisma de la Aorta Torácica: (No es muy
frecuente).
a)- Síndrome Broncorecurrencial: Por
compresión de la traquea los bronquios y el nervio
recurrente (resultado de un aneurisma en la cara inferior del
cayado aortico).
b)- Aneurisma extorsionado: se presenta en tórax
batiente y expansivo.
c)- Otros signos de aneurismas: Levantamiento de la
pared torácica a nivel del 2do espacio intercostal
derecho, la existencia de un 2do centro de latidos en el
tórax y desigualdad del ritmo e intensidad de ambos pulsos
radiales.
4-Adenopatias mediastinales:
a)- Linfomas: Adenoesplenomegalia, prurito, alteraciones
hematologicas (leucocitocis, polinucleosis, eosinofilia y en
ocasiones anemia).
b)- Leucemia linfoide: Las LAL-B suelen cursar con
hepatosplenomegalia de gran tamaño, masa abdominal y
afección temprana del SNC. A su vez, la LAL-T afecta con
frecuencia a varones, en general adolescentes,
cursa con masa mediastínica en más de la mitad de
los casos y también puede infiltrar tempranamente al
SNC.
c)- Tumores viscerales: Toma del estado general,
anorexia, astenia, perdida de peso, edema en
esclavina.
d)- Mediastinitis crónica: tuberculosis,
histoplasmosis, o de causa desconocida que origina fibrosis
mediastínica
5-Forma mediastinal del cáncer del
Esófago: disfagia, Claude-Bernard-Horner, trastornos de la
voz y disnea.
6-Neoplasia del pulmón: Manifestaciones generales
(toma del estado general, astenia, anorexia y perdida de peso),
manifestaciones pulmonares (parenquimatosas, bronquiales y
parietales), manifestaciones metastasicas y paraneoplasicas
(óseas, cutáneas, neurológicas,
cardiovasculares, hematologicas, y endocrinas).
7-Mediastinitis Sifilítica: poco frecuente, se
plantea frente a un edema en esclavina muy marcado
acompañado de cianosis y disnea, Rx sombras difusas en
mediastino que se extienden lateralmente a los
pulmones.
8-Mediatinitis por Tb.: Rara en el adulto y más
rara en niños en nuestros días.
9- Mediastinitis por heridas torácicas: muy
frecuente, sobre todo en heridas por armas de fuego y armas
blancas.
10- Otros Tumores: Megatimo y Adenopatias
traqueobronquiales.
DIAGNÓSTICO DIFERENCIAL
En ocasiones, síntomas en apariencia
banales, como disnea, disfonía, dolor torácico,
etc., pueden inducir a pensar en una simple bronquitis o
laringitis catarral, insuficiencia cardíaca, artritis,
neuralgia intercostal, etc., y alejarnos del diagnóstico
real.
Por otra parte, se deben valorar con precisión,
inspirados por la clínica, síntomas y signos que,
aunque traducen lesiones intrínsecas de órganos
mediastinales, no responden a la existencia de un SM
compresivo.
Hay que evitar la confusión con una
disfonía por laringitis aguda, con un asma verdadera,
una disnea asmatiforme de origen cardíaco, crup,
edema de la glotis o una disfagia por estenosis esofágica,
con un síndrome de Claude Bernard-Horner por neoplasia del
vértice del pulmón, o con un edema en esclavina por
tromboflebitis esclerosante de la vena cava superior,
etcétera.
Diagnóstico diferencial
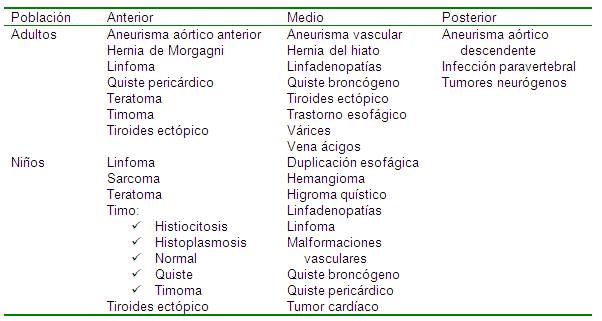
radiográfico de las adenopatías
mediastinales

Diagnóstico diferencial de las masas
mediastínicas.
1.5.- SÍNDROME DE INSUFICIENCIA
RESPIRATORIA
Conjunto de síntomas, signos y alteraciones
analíticas de los gases
arteriales, que aparecen en un paciente por la alteración
del intercambio de gases entre el aire ambiental y la sangre
circulante, que puede deberse a alteraciones en el intercambio de
gases intrapulmonar o en la entrada o salida de aire al
pulmón.
a) Obstructiva: hay un aumento de la resistencia al
flujo gaseoso en las vías aéreas, lo que provoca
aumento del trabajo
respiratorio (ej.: bronquitis, enfisema, asma).
b) Restrictiva: en esta variedad no hay aumento de la
resistencia al flujo gaseoso en las vías aéreas.Se
incluye un numeroso grupo de
enfermedades con lesión toracopulmonar o sin ella, que
provocan hipoventilación alveolar por diferentes
mecanismos; todas tienen como factor común un fallo del
"fuelle torácico", lo que origina valores
netamente anormales de gases en la sangre
Cuadro clínico: Las manifestaciones
clínicas pueden estar en dependencia, de las afecciones
subyacentes previas o concomitantes, causantes o predisponentes,
y por la hipoxia y la hipercapnia.
Signos de la hipoxemia: taquicardia, taquipnea,
ansiedad, diaforesis, alteraciones mentales, confusión,
cianosis, hipertensión, hipotensión, bradicardia,
convulsiones, acidosis láctica.
Manifestaciones clínicas de la
hipercapnia cefaleas, somnolencia, letargo, inquietud,
temblor, farfulleo, asterixis, papiledema, coma.
CLASIFICACIÓN
Puede clasificarse de varias formas:
1. Según criterios clínico evolutivos:
Insuficiencia respiratoria aguda (IRA), crónica o
crónica agudizada
2. Según mecanismo fisiopatológico
subyacente.
– Disminución de la FIO2
– Hipoventilación alveolar
– Alteración de la difusión
– Alteración de la
ventilación/perfusión
– Efecto de shunt derecho-izquierdo
3. Según las características
gasométricas
A- IRA hipóxica
Cortocircuito: IAM, Insuficiencia ventricular
izquierda, Insuficiencia mitral, Estenosis mitral,
Disfunción diastólica, Sepsis, Aspiración,
Traumatismo múltiple, Pancreatitis,
Reacción a medicamentos (ASA, opioides, Interleukina
2), Ahogamiento, Neumonía, Lesión por
repercusión, Lesión por inhalación,
Exposición a grandes altitudes, Reexpansión
pulmonar
Desequilibrio V/Q:
• Enfermedades que se asocian a obstrucción
del flujo aéreo (EPOC, Asma)
• Inflamación intersticial
(Neumonía, Sarcoidosis)
• Obstrucciones vasculares (Embolismos
pulmonares)
Disminución de la fracción de O2 del
aire inspirado: Grandes altitudes, Inhalación de
gases tóxicos
Disminución de O2 de la sangre venosa
mixta: Anemia, Hipoxemia
B- IRA hipercápnica
Enfermedad pulmonar previa: EPOC, Fiebre y
sepsis, Asma muy grave, Fibrosis Quistica, Fibrosis pulmonar,
escoliosis
Pulmones normales
• Disminución de la
ventilación:
– SNC: Lesiones de la médula, nervios
perifericos, Guillain Barré, Botulismo, Miastenia,
Esclerosis lateral, Polimiositis, Distrofia muscular
– Patologías torácicas (Toracoplastia,
escoliosis)
– Anomalías metabólicas: Mixedema,
hipopotasemia
DIAGNOSTICO ETIOLÓGICO
A).- Insuficiencia respiratoria aguda
Causas obstructivas:
– Vías respiratorias altas: tumefacción
por inflamación de la mucosa, debido a infecciones,
reacciones alérgicas (laringitis, traqueítis), y a
lesiones térmicas o mecánicas; impacto por cuerpo
extraño; tumores.
– Vías respiratorias inferiores:
tumefacción de la mucosa, secreciones en la luz o
broncospasmo. Ejemplos: asma bronquial, infecciones,
bronquiolitis, o por inhalación de sustancias
químicas (dióxido de nitrógeno en la
"enfermedad de los llenadores de silos").
Enfermedades vasculares pulmonares: Tromboembolismo
pulmonar, Embolia grasa y Embolia por agregados de plaquetas
y fibrina, en la coagulación intravascular diseminada
(CID).Enfermedades que causan infiltración del
parénquima y/o del intersticio: Neumonías,
Infecciosas (la causa más frecuente de
infiltración del parénquima), Inhalación
o aspiración de sustancias químicas
tóxicas, Reacciones inmunológicas a
medicamentos, Migraciones de parásitos y
Leucoaglutininas.Enfermedades que causan edema pulmonar:
– Cardiogénico: infarto agudo del miocardio;
insuficiencia aguda del ventrículo izquierdo, por
crisis hipertensivas o arritmias; cardiopatías
valvulares.- No cardiogénico (por aumento de la
permeabilidad): Síndrome de distress
respiratorio del adulto.Enfermedades de la pleura y de la pared
torácica: Lesión de la pared del tórax:
fracturas segmentarias de varias costillas o fracturas
costales, a ambos lados del esternón y
Neumotórax espontáneo o
traumático.Trastornos cerebrales: Deterioro de la
función del SNC, por el uso de sedantes o
anestésicos, Enfermedades cerebrovasculares, Tumores e
Infecciones.Trastornos de la médula espinal y nervios
periféricos: Lesión de médula espinal
cervical o torácica alta, Poliomielitis, Polineuritis
infecciosa (síndrome de Guillain-Barré) y
Polineuritis tóxica.Trastornos neuromusculares: Miastenia gravis (en la
crisis miasténica aguda).
B).- Insuficiencia respiratoria aguda
hipoxémica
Síndrome de distress respiratorio del
adulto, Neumopatía restrictiva (fibrosis pulmonar previa),
Neumonía/bronconeumonía, Asma bronquial de moderada
a grave, Atelectasias (lobaresa gudas), Edema pulmonar
cardiogénico, Tromboembolismo pulmonar
cardiogénico, contusión o hemorragia pulmonar
(Enfermedad de Googpasture, hemosiderosis pulmonar
ideopática, lupus generalizado)
C).- Insuficiencia respiratoria aguda
hipercápnica-hipoxémica
1.- Enfermedad pulmonares: Enfermedad pulmonar
obstructiva crónica (EPOC), Asma bronquial.
2.- Alteraciones del control:
Patología intracraneal primaria (tumor, hemorragia),
Traumatismo e hipertensión intracraneal, Medicamentos,
venenos y toxinas, Hipoventilación central, Administración excesiva de oxigenoa un
paciente hipercápnico.
3.- Enfermedad neuromuscular: Miastenia gravis,
Síndrome de Guillain-Barré, Lesiones medulares
(traumática, tumoral, vascular), Polimiositis,
dermatomiositis, Enfermedad de Parkinson.
4.- Alteraciones metabólicas: acidosis grave,
alcalosis grave, hipocaliemia, hipofosfatemia,
hipomagnesemia.
5.- Alteraciones musculoesqueléticas:
cifoescoliosis, espondilitis anquilosante.
6.- Síndrome de obesidad e
hipoventilación.
D).- Insuficiencia respiratoria
crónica
1. Causas obstructivas: Bronquitis
crónica, Enfisema, Fibrosis quistica, Bronquiectasia y
Asma bronquial.2. Enfermedades vasculares
pulmonares: Vasculitis pulmonar (enfermedades del
colágeno) y Tromboembolias recurrentes
(toxicómanos, drepanocitemia y
esquistosomiasis).3. Enfermedades que causan
infiltración del parénquima y/o del
intersticio: Sarcoidosis, Neumoconiosis, Fibrosis
idiopática, Leucemia, Enfermedad de Hodgkin,
Radiaciones, Lupus eritematoso sistémico, Sensibilidad
a drogas y Otros.4. Enfermedades que causan edema
pulmonar: Cardiogénico (insuficiencia cardiaca
congestiva).5. Enfermedades de la pleura y de
la pared torácica: Cifoscoliosis idiopática o
adquirida grave y Derrame pleural masivo o derrames con
paquipleuritis (capa pleural engrosada,
constrictiva).6. Centro respiratorio anormal:
Síndrome de hipoventilación primaria o
"maldición de Ondina".7. Trastorno de la médula
espinal y nervios periféricos: Poliomielitis y
Polineuritis.
 Página anterior Página anterior |   Volver al principio del trabajo Volver al principio del trabajo | Página siguiente  |