El método
utilizados para realizar la presente tesina son: de investigación bibliográfica e
Internet,
según anexos. Es un diseño
descriptivo y retrospectivo, longitudinal y experimental (los
datos
numéricos fueron analizados estadísticamente por el
método tabla ANOVA).
DESARROLLO
ESTADOS HIPERTENSIVOS
DEL EMBARAZO.
La hipertensión en el embarazo tiene
una frecuencia del 5 al 7%, significando un gran riesgo para la
madre, como así también para el feto.
Existen tres signos
clínicos de la hipertensión inducida por el
embarazo, que se unifican bajo la denominación de toxemia
aguda: edema, proteinuria e hipertensión, pero en la
actualidad solo se toma como valor
pronóstico la hipertensión y la proteinuria, ya que
el edema puede presentarse en cualquier embarazo, inclusive en el
normal.
Dada esta situación, se la clasifica como todo estado en el
cual, la proteinuria, la hipertensión arterial, o ambas,
se hacen presentes durante el embarazo, por primera vez o antes
del inicio del mismo.
HIPERTENSIÓN:
Se considera hipertensión cuando la embarazada
presenta:
Tensión arterial diastólica: Igual o mayor
de 90 mm. de Hg., la presión diastólica es una
medida adecuada de la resistencia vascular periférica,
por que es el elemento fisiopatológico en la
hipertensión. O un aumento de más de 15 mm. de
Hg. en pacientes con controles previos al embarazo.
Tensión arterial sistólica: Igual o mayor de
140 mm. de Hg., la presión sistólica es una
expresión del gasto cardíaco. O un aumento de
más 30 mm. de Hg. en pacientes cuya presión se
conoce con anterioridad al embarazo.
TÉCNICA DE MEDICIÓN DE LA TENSIÓN
ARTERIAL.
La tensión arterial se mide en cada consulta
pre-natal para detectar precozmente variaciones en la misma y
derivar a un nivel de alto riesgo.Controlar la presión en ambos brazos (se toman los
valores más altos).20 minutos de reposo, previo sentada.
Gestante sentada con el antebrazo apoyado. Brazo libre de
ropa.Manguito con borde inferior a 5 cm. Del codo.
Búsqueda del latido arterial y apoyo del
estetoscopio.Insuflación del manguito y disminución de la
presión a 2 mm por segundo.Registro de la aparición de los ruidos como
tensión arterial sistólica.El valor correspondiente a la desaparición o en su
defecto, atenuación de los mismos, se registra como
tensión arterial diastólica.
En caso de observarse valores
anormales, luego de una hora de reposo en decúbito
lateral, se repetirá el registro. Si
los valores de
la segunda medida son normales la gestante seguirá con el
control prenatal
normal.
PROTEINURIA.
Se entiende por proteinuria la presencia de albúmina en
orina en cantidad dosable:
300 mg de albúmina por litro en una
muestra de 24 hs.1 g de albúmina, en dos muestras
simples obtenidas por cateterismo o a la mitad de la
micción.
SÍNDROMES
HIPERTENSIVOS DEL EMBARAZO.
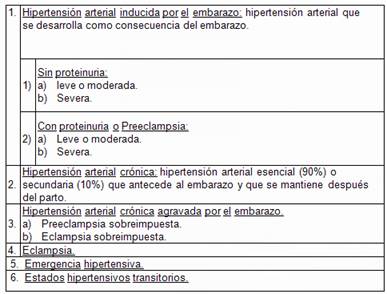
HIPERTENSIÓN INDUCIDA POR EL EMBARAZO O
GESTACIONAL.
Definición:
Las pacientes presentan cifras tensionales
iguales o mayores a 140/90 mmHg. que cursan embarazo de
más de 20 semanas, sin antecedentes previos de
hipertensión arterial y que se normalizan durante el
puerperio o a los 42 días del posparto.
Diagnóstico y significado clínico:
Es un tipo de hipertensión arterial latente sin
proteinuria ni edema, desencadenada por los cambios
hemodinámicos propios de la gestación, que aparece
tardíamente (después de las 20 semanas de
gestación). Puede hacerse recurrente en embarazos
próximos con apariciones cada vez más tempranas.
Esta condición se asocia a la ocurrencia futura de
hipertensión arterial crónica esencial.
PREECLAMPSIA LEVE O MODERADA Y SEVERA.
Definición:
Enfermedad multisistémica inducida por el embarazo
caracterizada por hipertensión arterial, proteinuria y
edema. Aparece habitualmente después de las 20 semanas de
gestación, más frecuentemente en el tercer
trimestre y revierte en el postparto. Afecta preferentemente a
primogestas (75%). Otros factores de riesgo para esta enfermedad
son la historia
familiar, el embarazo gemelar, la enfermedad molar y la
hipertensión arterial crónica.La severidad de la
enfermedad depende de los niveles de presión
arterial y de la magnitud del daño de
otros parénquimas entre los que destacan el
riñón, el hígado y el cerebro. Las
cifras tensionales llegan o superan valores de 160/110 mmHg y la
proteinuria sobrepasa los 2/d, pudiendo desarrollar
eclampsia.
Diagnóstico clínico:
El diagnóstico de preeclampsia leve o moderada
se plantea cuando en una mujer embarazada
sin antecedentes de hipertensión arterial se detecta un
aumento sostenido en las cifras de presión arterial por
sobre 140/90 y que se acompaña de proteinuria >300 mg
en orina de 24 horas o hasta 2g/d en muestra de orina
aislada y edema de distinta magnitud.
En la preeclampsia severa los valores tensionales llegan o
superan los 159/109 mmHg y la proteinuria asciende a más
de 2g/d.
Cambios patológicos:
La mayoría de los cambios que ocurren en la morfología
de los órganos obedecen a modificaciones circulatorias,
fundamentalmente al vasoespasmo. La lesión hepática
característica es la necrosis hemorrágica
perilobulillar, encontrándose trombos de fibrina en los
vasos, con exudados y hemorragia cuya tensión puede ser
tan grande como para distender la cápsula hepática
(Glisson), que en ocasiones se rompe y provoca una hemorragia
masiva. Se cree que esta distensión es causal del dolor
epigástrico en barra. En el riñón se
encuentran cambios degenerativos y depósitos de fibrina en
los pequeños vasos. Las células
del endotelio capilar están edematizadas y presentan
depósito de material amorfo en la membrana basal de dichos
capilares. Esta lesión regresa rápidamente
después del parto y se la
conoce como endotelosis capilar glomerular. Los cambios
observados en cerebro son: edema, hiperemia, isquemia focal,
hemorragia y trombosis.
El accidente cerebrovascular por rotura de vasos es
responsable de mortalidad en el 15 % de los casos. En la placenta
aparecen signos de envejecimiento, como cierto grado de
degeneración del trofoblasto e infartos. Se observan
lesiones en las arterias espiraladas como arteriosclerosis aguda
y aterosis. También se pueden observar hemorragia y
necrosis miocárdica y hemorragias
subendocárdicas.
Los pulmones muestran estadios variables de
edema y en la mayoría de los casos, bronconeumonía,
inducida por broncoaspiración durante el estado
convulsivo.
El feto queda enmarcado bajo el común denominador de la
llamada insuficiencia uteroplacentaria. La alta
concentración del tromboxano produce
vasoconstricción y activación de la función
miometrial.
Este exceso de actividad uterina, sumado a la
hipertonía durante las convulsiones, agrava la deteriorada
función placentaria observando como resultado mayor
mortalidad perinatal, un marcado componente fetal, una
proporción más alta de casos de recién
nacidos pequeños para la edad gestacional y evidencias de
sufrimiento fetal intraparto.
Eclampsia
Definición:
La eclampsia corresponde a la ocurrencia de convulsiones y/o
coma en una paciente preeclámptica sin enfermedad
neurológica previa, siendo la forma más grave de
hipertensión arterial inducida por el embarazo.
Su incidencia aproximada es de 3/1000 partos,
habiéndose logrado una caída en su frecuencia
así como en las cifras de mortalidad materna y perinatal
gracias a un mejor manejo de la preeclampsia. En general la
crisis
eclámptica ocurre en el 44% de los casos en el
período antenatal, 33% intraparto y 23% en el post
parto.
Los mecanismos involucrados en la patogenia de las crisis
convulsivas y/o coma incluyen daño endotelial del
territorio vascular cerebral con isquemia hemorragia edema y
vasoespasmo transitorio.
SÍNDROME DE HELLP (hemolysis, elevated liver enzymes
and low platelet count)
Definición:
Cuadro clínico sugerente de una complicación
grave de la preeclampsia caracterizado por hemólisis,
alteración de la función hepática con
elevación de las transaminasas y trombocitopenia. Tiene
una incidencia de hasta el 20% en pacientes
preeclámpticas. La mortalidad perinatal varía entre
77 y 370/1000 nacidos vivos. La morbilidad materna es
significativa dado que las complicaciones tales como
coagulación intravascular diseminada, desprendimiento
prematuro de placenta e insuficiencia
renal aguda son frecuentes de observar. La mortalidad materna
es de 3,9%. El riesgo de recurrencia de HELLP en embarazos
siguientes es de aproximadamente 20%.
Etiopatogenia:
La etiopatogenia de este síndrome es desconocida aunque
se ha observado que junto con el púrpura trombótico
trombocitopénico, el síndrome hemolítico
urémico y el hígado graso agudo del embarazo
comparten algunos hechos patogénicos en común.
Entre estos destacan el daño endotelial con vasoespasmo,
la activación plaquetaria, una relación anormal
entre prostaciclina plaquetaria y tromboxano y una
disminución de la liberación del factor relajador
endotelial.
Diagnóstico:
Los síntomas clínicos suelen ser
inespecíficos sobre todo en el comienzo de la enfermedad.
Puede haber malestar general, náuseas, vómitos, dolor
en el cuadrante superior derecho del abdomen e ictericia. La
hipertensión arterial y la proteinuria pueden estar solo
levemente aumentadas. La aparición de signos
hemorragíparos en piel y
mucosas, así como hematuria o hemorragia intestinal
confieren un mal pronóstico. En el frotis sanguíneo
hay signos de hemólisis microangiopática con "burr
cells", esquistocitos y reticulocitosis. Otros signos de
hemólisis incluyen aumento de la LDH, bilirrubina y
hemoglobina libre. El daño hepático se demuestra
con el ascenso de alanina y aspartato transaminasas, LDH,
bilirrubina y gama glutamil transferasa. Se considera trombopenia
un recuento <100.000/mm3.
HIPERTENSION CRONICA.
Definición:
Corresponde a un aumento en las cifras de presión
arterial por sobre 140/90 detectada antes del embarazo o antes de
las 20 semanas de éste.
Diagnóstico y significación clínica: Se
observa en pacientes con antecedentes de hipertensión
arterial y habitualmente multíparas. Siendo una enfermedad
crónica persiste en el período del post parto. El
90% de los casos obedece a hipertensión arterial esencial
y el 10% restante a hipertensión arterial secundaria.
Entre estas últimas destacan la etiología renal
(glomerulopatías, reno-vascular, nefritis intersticial,
trasplante), vascular (enfermedades del
colágeno, vasculitis, coartación aórtica) y
endocrina (diabetes
mellitus, feocromocitoma, hiperaldosteronismo). En ocasiones y a
consecuencia de los cambios hemodinámicos y vasculares
propios del embarazo, las pacientes hipertensas crónicas
pueden presentar una ligera mejoría en las cifras de
presión arterial lo que debe ser interpretado con cautela
en especial con relación al tratamiento medicamentoso que
puedan estar recibiendo. Este puede readecuarse pero no
suspenderse, pues al sobrepasar las 20 semanas de
gestación las cifras tensionales vuelven a sus valores
habituales o incluso empeoran.Las pacientes hipertensas
crónicas de larga data, mayores de 40 años y con
cifras mayores de 160/110 tienen un mayor riesgo de ver agravada
su enfermedad hipertensiva. Presentan además una mayor
probabilidad
de presentar preeclampsia sobreagregada, accidentes
vasculares, insuficiencia
cardíaca y renal y desprendimiento prematuro de
placenta. Entre las complicaciones fetales puede existir retardo
del crecimiento intrauterino y prematurez con el consiguiente
aumento en la morbimortalidad neonatal.
HIPERTENSION ARTERIAL CRONICA CON PREECLAMPSIA-ECLAMPIA
SOBREAGRAGADA.
Diagnóstico:
Esta forma de hipertensión arterial es particularmente
grave ya que supone la aparición de pre-eclampsia con todo
el daño renal y exaltación neurosensorial que trae
consigo en una paciente ya comprometida por una forma
crónica de hipertensión. Se sospecha por una
agravación en la sintomatología hipertensiva con
aumento en las cifras de presión arterial,
disminución del volumen urinario
y exaltación neurosensorial. El examen de fondo de ojo
puede demostrar vasoconstricción y/o edema de papila
agregado a las lesiones preexistentes. En el laboratorio
destacan la aparición o agravamiento de la proteinuria en
orina de 24 horas, descenso en el clearance de creatinina,
hiperuricemia y aumento del hematocrito lo que sugiere un estado
de hemoconcentración.
EMERGENCIA HIPERTENSIVA.
Es la aparición repentina de un aumento brusco de los
valores tensionales de la embarazada, con aparición de la
consecuente sintomatología clínica.
ESTADOS HIPERTENSIVOS TRANSITORIOS.
Diagnóstico y significado clínico:
Es un tipo de hipertensión arterial latente sin
proteinuria ni edema, desencadenada por los cambios
hemodinámicos propios de la gestación, que aparece
tardíamente en el tercer trimestre o en el período
periparto y que desaparece una vez ocurrido el parto o en los
primeros días del puerperio. Puede hacerse recurrente en
embarazos próximos con apariciones cada vez más
tempranas. Esta condición se asocia a la ocurrencia futura
de hipertensión arterial crónica esencial.

FACTORES DE
RIESGO.
El conocimiento
de los factores de riesgo asociados a los estados hipertensivos
del embarazo, adquiere una posición relevante cuando se
trata de seleccionar poblaciones donde las posibilidades de
obtener resultados no deseados, obliga a intentar el
diagnóstico precoz y la referencia oportuna a nivel
adecuado.
Antecedentes familiares: El antecedente de trastornos
hipertensivos o convulsivos en el embarazo en las madres y/o
abuelas, debe hacer pensar en la posibilidad de un terreno
predispuesto a la enfermedad.Antecedentes personales: El antecedente de cuadros de
hipertensión previa, nivel socioeconómico y
cultural, tipo y cambios de dieta, son factores
condicionantes.Edad materna: La Hipertensión proteinúrica
gestacional o preeclampsia y la eclampsia son más
frecuentes en las embarazadas jóvenes, mientras que en
las mayores, la hipertensión crónica anterior
al embarazo obliga a un control prenatal anterior a la semana
20, para establecer el diagnóstico correcto.
Generalmente las mujeres mayores de 35 años tienen
mayor predisposición a desencadenar cuadros de
hipertensión arterial.Paridad: La multiparidad disminuye el riesgo, mientras que
la primigesta incrementa el riesgo de padecer el sindrome de
preeclamsia-eclampsia.Embarazo múltiple: En primigestas portadoras de un
embarazo múltiple (gemelar), el riesgo relativo de
desarrollar un cuadro de hipertensión
proteinúrica gestacional se incrementa 5 veces por
gran distensión uterina.Obesidad: En mujeres obesas el riesgo relativo de la
aparición de hipertensión durante el embarazo
se incrementa 4 veces.Diabetes: Cuando se presenta con alteraciones vasculares
puede producir aumento de la tensión arterial.Enfermedades renales: Al presentar trastornos en la
filtración, la tensión arterial aumenta para
compensar dicha patología.Enfermedades autoinmunes: Lupus eritematoso
sistémico.
ADAPTACIÓN CARDIOVASCULAR Y RENAL EN EL
EMBARAZO.
Durante el embarazo se producen modificaciones significativas
de la función renal, equilibrio
hidroelectrolítico y hemodinamia.
El volumen plasmático aumenta durante todo el embarazo
hasta en un 50% mientras que la masa eritrocitaria aumenta
sólo levemente en las últimas semanas lo que
explica el estado de hemodilución existente. La
disminución del umbral para la sed y para la
liberación de hormona antidiurética condicionan un
aumento del agua corporal.
Ello se traduce en una disminución de la
concentración de sodio plasmático en
aproximadamente 5 meq/L y de la osmolaridad en 10 mosm/Kg. El
aumento del agua intersticial puede reflejarse en presencia de
edema.
La disminución de la resistencia
vascular se origina en una relativa refractariedad a sustancias
presoras (angiotensina) y por un incremento en la síntesis
de compuestos vasodilatadores (prostaglandinas, óxido
nítrico) lo que al final se traduce en un descenso de la
presión arterial.
Como fenómenos compensatorios, la
actividad de renina plasmática aumenta especialmente
durante las primeras seis semanas subiendo luego levemente. Los
niveles de aldosterona aumentan durante todo el embarazo
especialmente en las últimas 8 semanas. La presión
arterial controlada en óptimas condiciones desciende bajo
125/75 en los primeros dos trimestres alcanzando su valor
más bajo durante la 8va semana post gestación.
Durante el 3er trimestre puede subir hasta 135/85. Deben
considerarse como límites
los valores 120/75 en el segundo trimestre y 130/85 en el tercer
trimestre.
El descenso fisiológico de la PA durante los primeros
meses puede enmascarar una hipertensión arterial previa y
el alza posterior dificulta el diagnóstico diferencial
entre preeclampsia e hipertensión arterial
crónica.
El gasto cardíaco aumenta desde el primer trimestre
alcanzando un máximo entre el 30 y 40% de los valores
previos al embarazo a las 24 semanas de gestación.
La tasa de filtración glomerular y el flujo
plasmático renal aumentan entre el 30 y el 50%, hasta el
4° mes de embarazo. El clearance de creatinina sube hasta la
8va semana de gestación permaneciendo luego constante.
El aumento de solutos filtrados explica la aparición
fisiológica de glucosuria, aminoaciduria y
aparición en la orina de vitaminas
hidrosolubles. La proteinuria puede llegar hasta 300 mg/24 hs,
sin embargo, la excreción de albúmina aumenta solo
levemente.
La pCO2 baja aproximadamente en 10 torr y el PHCO3- en 4-5
mEq/L por efecto de la progesterona produciendo
hiperventilación y de la disminución del umbral de
bicarbonato real. Ello se traduce en elevación del
PH a 7,44. Un
PH de 7,40 revela acidosis leve y un pC02 de 40 señala
retención de C02.
ETIOPATOGENIA.
Factores previos:
1) Nutrición.
2) Alteraciones renales.
3) Izquemia útero-placentaria.
Factores actuales:
1) Anomalía de placentación: Existen
una serie de hechos que se encuentran presentes en la
enfermedad entre los que destacan como agentes
etiológicos, una alteración
inmuno-genética y una isquemia
útero-placentaria ocasionada precozmente en el
embarazo por una falla en la migración del trofoblasto
y un defecto en la placentación. En el embarazo normal
se producen cambios morfológicos en las arterias
espirales del útero, que conforman el lecho
placentario. Uno de ellos es la invasión
trofoblástica de la túnica media de dichas
arterias, que se desarrolla en dos fases. Durante el primer
trimestre el segmento decidual de estas arterias espirales
sufre un proceso degenerativo de la túnica
elástica interna y una denudación de la
musculatura lisa, que posibilita la invasión del
trofoblasto; durante el segundo trimestre la migración
trofoblástica se extiende al segmento miometrial de
las arterias espirales. En estas condiciones, los vasos se
transforman volviéndose poco reactivos a las
sustancias vasocontrictoras, ya que quedan con una muy pobre
estructura del músculo liso. En el embarazo
toxémico, la invasión trofoblástica es
defectuosa y se limita solo al segmento decidual de las
arterias espirales, o sea que falta la segunda fase de
extensión del proceso al segmento miometrial de las
arterias, por lo que se conserva la arquitectura, teniendo
alta reactividad a sustancias vasoactivas como la
angiotensina II, el tromboxano y las endotelinas. Lo anterior
resulta en un estado de hipoperfusión
trofoblástica y tisular generalizada con
producción de sustancias que generan daño
endotelial y un desbalance entre agentes vasodilatadores
(prostaciclina, óxido nítrico) y vasopresores y
agregantes plaquetarios (tromboxano). Esto favorece un estado
de vasoconstricción, aparición de
hipertensión y daño de órganos. Las
arterias espirales sufren otra anomalía, Aterosis
aguda, que disminuye la luz y facilita el vasoespasmo. Se
caracteriza por interrupción focal de la membrana
basal y necrosis fibrinoide.2) Deficiencia de la prostaciclina y aumento de
endotelinas: Durante el embarazo normal existe un aumento de
sustancias vasopresoras (aldosterona, renina, angiotensina
II), cuyo efecto se compensa con una reducción de la
resistencia vascular periférica por acción de
la prostaciclina. El endotelio vascular modifica la
contractibilidad del músculo liso de la pared
vascular, relajándola o contrayéndola,
según el estado del vaso, mediante la prostaciclina o
endotelinas. El aumento de secreción de endotelinas
produce toxemia del embarazo (enfermedad de los endotelios).
Las endotelinas producen vasocontricción por lo que se
relaciona directamente con hipertensión arterial,
disminución de la función renal3) Activación del sistema hemostático:
Dentro de ellas, las más frecuente son la
agregación plaquetaria y aumento en la actividad de la
trombina. La incidencia de actividad plaquetaria se relaciona
directamente con cuadros de plaquetopenia, aumento de
tamaño de plaquetas y/o aumento de
concentración de los factores de coagulación.
Un aumento de la actividad de la trombina, se traduce en
aumento de fibrina con la consecuente formación de
coágulos y activación de la cascada de
coagulación, motivo por el cual se consumen varios
factores, se deposita fibrina en la microcirculación
(hipoxia o necrosis múltiples), plaquetopenia,
fibrinólisis y disminución de antitrombina.4) Vasoespasmo en general: El aumento del gasto
cardíaco y valores sanguíneos durante el
embarazo, se compensa con una disminución de la
resistencia vascular periférica. En la toxemia del
embarazo hay alteraciones hemodinámicas
(disminución de valores de precarga, bajo gasto
cardíaco y aumento de valores de poscarga) que
demuestran disminución del flujo intravascular y
aumento de la resistencia periférica producido por un
aumento de sensibilidad vascular a los agentes
vasocontrictores y la presencia de estos.
EVOLUCIÓN
CLÍNICA.
La primer manifestación subjetiva en la
hipertensión arterial proteinúrica gestacional es
el aumento exagerado de peso. Es un signo de alarma el aumento de
3 Kg. Por mes en el segundo trimestre y menos en el tercer
trimestre. El aumento de peso es por retención anormal de
agua y favorece la parición de edemas.
Debe tenerse en cuenta que el edema se presenta en el 80 % de
los embarazos y por lo tanto se considera un fenómeno de
éste. Durante el embarazo normal aumenta la
reabsorción tubular y la filtración glomerular para
impedir una pérdida de electrólitos excesiva en
orina.
En la preeclampsia hay una disminución de la velocidad de
filtración glomerular, disminución de sodio en
túbulos renales y otros electrólitos que se
reabsorven, aumenta la concentración sanguínea de
sodio y agua, disminuyendo la eliminación urinaria y
favoreciendo la aparición de edemas.
La asociación de edemas y proteinurias en el tercer
trimestre gestacional aumenta siete veces la tasa de mortalidad
prenatal. Por esto debe demostrarse la ausencia de proteinurias
antes de decir que es normal la aparición de edemas en el
tercer trimestre de embarazo.
El signo más importante es la hipertensión
arterial gestacional que es la respuesta al espasmo arterial
generalizado de la preeclampsia y el aumento que ésta
produce a la resistencia vascular periférica.
Estos cambios vasculares se pueden observar en los vasos de la
retina, riñón, cerebro y unidad útero
– placenta – feto.
DIAGNÓSTICO
PREDICTIVO.
Test de la
rotación (hace evidente la existencia de un mayor riesgo
de hipertensión arterial gestacional). Esta prueba tiene
altos valores de sensibilidad y especificidad, siendo baja la
proporción de falsos negativos.
Consiste en medir la tensión arterial diastólica
en decúbito lateral y compararla con la tensión
arterial diastólica tomada un minuto después
colocando la embarazada en decúbito supino. Si la
tensión aumenta en 20 mmHg. la prueba es positiva.
CONDUCTA EN GENERAL
La mayoría de mujeres afectadas por hipertensión
durante el embarazo, padecen enfermedades leves que no requieren
hospitalización. Cambios en la dieta, tales como aumento
moderado en el consumo de
proteínas, las cuales se pierden por la
orina, y el reposo sobre uno de los costados, para que el
útero aumentado de tamaño no altere la
irrigación sanguínea en el abdomen, pueden ser
suficientes para controlarla.
En otras ocasiones la severidad de la enfermedad hace
necesario el uso de medicamentos antihipertensivos, sin embargo,
el tratamiento más útil y definitivo para los casos
más graves es la terminación temprana del embarazo,
mediante operación cesárea o inducción del trabajo de
parto, asegurando siempre que el feto ha alcanzado un estado de
madurez que le permite sobrevivir fuera del útero.
Conducta
preventiva:
1. Control prenatal adecuado que ofrece la
posibilidad del diagnostico precoz y la referencia oportuna a
nivel que corresponda.2. Monitorización del crecimiento fetal,
mediante el uso de las curvas de altura uterina, medida con
la cinta obstétrica, o la antropometría fetal
ecográfica de diámetro biparietal, longitud del
fémur y perímetro craneano y abdominal,
así como la evaluación de la cantidad de
líquido amniótico y maduración
placentaria.3. Control de la tensión arterial.
4. Laboratorio.
5. Administración de aspirina como
anticoagulante plaquetario.6. Administración de calcio.
Conducta paciente sintomático:
1. Control prenatal adecuado.
2. Monitorización del crecimiento fetal
(ecografía, amniocentesis).3. Hospitalización de toda embarazada
hipertensa grave, mediante la referencia precoz a nivel de
Alto Riesgo.3. Administración de hipotensores en caso de
ser necesarios.4. Administración de sedantes lejos del
nacimiento.5. Dieta normosódica que aporte entre 4 a 6 g.
de sal.6. Laboratorio.
7. Interrupción del embarazo si el caso lo
requiere.
ESTUDIOS
COMPLEMENTARIOS.
Maternos:
Hemograma. (aumentado por los edemas).
Creatinina.
Acido úrico.
Recuento de plaquetas.
Proteinuria.
Enzimas hepáticas. Transaminasas. TGP –
TGO
Estos resultados van a registrar variaciones, el hemograma
estará aumentado por los edemas, aumenta la creatinina y
ácido úrico, las plaquetas se encontrarán
disminuidas (límite 100.000) y estarán aumentadas
las enzimas
hepáticas.
Fetales:
Además de la evaluación
clínica de la altura uterina, el volumen estimado del
líquido amniótico, la estimación del peso
fetal y la percepción
de la actividad fetal, los exámenes más
comúnmente empleados para evaluar la unidad
feto-placentaria y que son válidos para todos los tipos de
hipertensión son:
Monitoreo basal: Registro electrónico de la
frecuencia cardíaca fetal.Ecografía: permite evaluar curva de crecimiento
fetal y el estado de bienestar fetal (perfil biofísico
doppler arterial y venoso).Amniocentesis: la obtención de
líquido amniótico a través de
punción transabdominal permite estudiar el estado de
madurez pulmonar fetal, elemento clave en la decisión
para interrumpir un embarazo antes del término
así como las características físicas del
líquido (meconio, sangre).
PRONÓSTICO
MATERNO – FETAL.
Los siguientes valores y alteraciones revelan un mal
pronóstico:
Tensión arterial:
160/100 mmHg o más.
Proteinuria:
2 gr. o más en 24 horas.
Alteración renal:
Creatinina: más de 1 mg/dl en sangre.
Ácido úrico: más de 4,5 mg/dl en
sangre.Oligouria: menos de 500 ml en 24 horas.
Alteración hepática:
Epigastralgia.
Elevación de enzimas.
Alteración hematológica:
Recuento de plaquetas menor a 100.000.
Anemia hemolítica angiopática.
Alteración neurológica:
Cefaleas.
Alteración visual.
Hiperreflexia.
Alteración cardíaca:
Edema agudo de pulmón.
CONDUCTAS A SEGUIR DE ACUERDO A LOS VALORES DE LA
PRESIÓN ARTERIAL Y SINTOMATOLOGÍA.
a) Valores de tensión arterial
diastólica menor de 100 mmHg .1. Control ambulatorio adecuado en consultorio,
manteniendo una frecuencia semanal.2. Reposo domiciliario, con indicación de
reducción de actividades físicas diarias.3. Elaborar o aconsejar una dieta exenta de
embutidos, cervezas, pan, y agregado de sal a las
comidas.4. Exámenes de laboratorio.
A intervalo quincenal:
Uricemia.
Proteinuria.
Hematocrito.
Creatininemia.
A intervalos mensuales:
Cultivo de orina.
Electrocardiograma.
Fondo de ojo.
5. No inducción electiva del parto excepto por
razones obstétricas.6. Control de vitalidad fetal:
Ecografía cada tres meses.
Control de movimientos fetales diarios.
NST a partir de las 36 semanas.
Flujo interplacentario cada 15 días a partir del
diagnóstico.
b) Tensión arterial diastólica mayor o
igual a 100 mmHg.1. Hospitalización en nivel de complejidad
adecuado (Alto Riesgo).2. Tratamiento por vía oral:
Droga única:
Atenolol: 50 a 200 mg diarios.
Alfa Metil Dopa: 500 a 2000 mg diarios.
Nifedipina: 20 mg vía oral por día.
Combinado:
Betabloqueante – Vasodilatador.
Atenolol – Hidralazina.
3. Dieta específica con prohibición de
embutidos, cerveza, pan y sales preparadas.4. Exámenes de laboratorio, igual al caso
anterior pero de mayor frecuencia según la severidad
del caso.5. Pacientes con diagnóstico de
hipertensión previa que responden al tratamiento
deberán continuar el tratamiento por consultorio
externo especializado de alto riesgo.6. Pacientes con hipertensión gestacional
severa deben permanecer internadas, dado el riesgo de
convulsiones aunque aparenten descenso de las cifras
tensionales.
c) Emergencia hipertensiva.
Si el incremento de la tensión arterial se produce en
forma brusca y acompañado de sintomatología
clínica (cefalea, epigastralgia, perturbaciones visuales),
se indica el siguiente tratamiento y se instaura
medicación profiláctica de las convulsiones:
1. Nifedipina: la paciente debe estar consciente.
Administrar 10 mg en forma oral cada 6 Hs. Si con dos dosis
en intervalos de 4 Hs no disminuyen las cifras tensionales,
se deberá pasar a medicación parenteral.2. Nitroprusiato de Na: Administrarla
medicación con bomba de infusión continua, 50
mg en 500 cc dextrosa al 5 %, iniciando a 0.25 gammas por
kilo, por minuto. La dosis media es de 3 gammas por kilo por
minuto. Esta medicación no debe administrarse por
más de 48 Hs. Iniciar tratamiento antihipertensivo por
vía oral en forma simultánea.3. Sulfato de Mg: Bolo endovenoso lento (en 10
minutos), de 4 a 6 g de sulfato de magnesio diluido en 10 cc
de solución dextrosada al 5 %. Continuar con un goteo
de 20 g de sulfato en 500 cc de solución dextrosada al
5 % a razón de 7 gotas por minuto.4. Clonidina: Comenzar con 0,15 mg en bolo
endovenoso, seguido por una infusión venosa continua
de 0,75 mg en 500 cc de dextrosa al 5 % a una velocidad de 7
gotas por minuto. Se considera que hubo respuesta cuando se
observa una disminución de 30 mmHg en la
tensión arterial sistólica y 20 mmHg en la
diastólica.
d) Eclampsia.
1. Verificar síntomas de eclampsia
inminente.
Cefaleas severas.
Disturbios visuales.
Vómitos.
Dolor epigástrico.
2. Hospitalización de urgencia en el nivel
adecuado.
Extraer sangre para
estudios de laboratorio y una muestra de orina para determinar
proteinuria.
Colocar una sonda de Foley para medir diuresis.
3. Tratamiento de las convulsiones:
Proteger a la paciente:
Evitar la mordedura de lengua.
Sostenerla para evitar caídas.
Aspirar faringe.
Administrar oxígeno.
Administrar sulfato de Magnesio.
Por vía endovenosa: Si la paciente está
convulsivando, comenzar con un bolo endovenoso lento de 4 a 6
g. De Sulfato de Magnesio diluido en 10 cc de solución
dextrosada al 5 %. Se continúa con un goteo de 20 g.
En 500 cc de solución dextrosada al 5 % a razón
de 7 gotas por minuto. Si las convulsiones se repiten en
término de 2 Hs. Se puede repetir un bolo endovenoso
diluido de 2 a 4 g de sulfato de magnesio.Por vía intramuscular: A la dosis endovenosa de
sulfato de magnesio se le agrega 10 g intramuscular profundo
(5 g en cada nalga). Manteniendo luego, con una dosis de 5 g
intramuscular cada 4 Hs, alternando en cada nalga hasta 24
Hs. Después de la última convulsión,
advirtiendo del intenso dolor en la zona de la
inyección.En caso de convulsiones recurrentes: Administrar la mitad
de la dosis de carga endovenosa lenta.Si la paciente no está convulsivando pero presenta
signos podrómicos, colocar directamente el goteo
endovenoso de sulfato de magnesio, pero no administrar la
dosis previa en bolo.Tener disponible glucanato de calcio al 10 % para usar
endovenoso 10cc como antídoto en caso de aparecer
signos de toxicidad por sulfato de magnesio: depresión
respiratoria, disminución del reflejo patelar,
disminución de la diuresis.Medicaciones alternativas para el tratamiento de las
convulsiones:Diazepán: 100 mg en 500 cc de solución
dextrosada al 5 %, a razón de 5 a 7 gotas por minuto.
Otra alternativa de suministro es: 1º día: 10 mg
IV y 40 mg en goteo durante 24 Hs. 2º día: 20 mg
IV en goteo durante 24 Hs.
4. Control de la hipertensión arterial: So la
paciente, además del cuadro convulsivo, presenta
cifras elevadas de presión arterial, se recomienda
administrar la medicación indicada para el tratamiento
de la emergencia hipertensiva.5. Cuadros que complican el pronóstico:
Edema pulmonar.
Coma prolongado.
Insuficiencia renal.
VIAS DEL
PARTO.
Depende del grado de sufrimiento fetal y del RCIU. Si el feto
se encuentra muy comprometido se prefiere la cesárea.
En el caso de elegir la vía vaginal se debe efectuar
monitoreo fetal intraparto.
En las hipertensas severas y eclámpticas se prefiere la
anestesia general.
CRITERIO DE INTERNACIÓN.
En casos donde el tratamiento ambulatorio fracasa, o la
presión arterial es igual o mayor a 160 mmHg, proteinuria
igual o mayor a 1 gr. en orina de 24 Hs, pudiendo presentar la
paciente cuadros de: Cefalea, hepigastralgia, visión
borrosa, así como signos de afección de la Salud Fetal, se
determinará la internación de la paciente para un
mayor control, seguimiento y estudios específicos.
Conclusion
Teniendo en cuenta que, los programas de
control prenatal son la mejor forma de disminuir las
complicaciones que pueden ocurrir durante el embarazo, asegurando
el bienestar tanto del niño como de la madre y de prevenir
complicaciones, las medidas deben estar dirigidas a la educación del
grupo etario
para el control de la presión sanguínea.
Puesto que la mayoría de las veces la
hipertensión arterial no produce cambios identificables
por parte de las pacientes, la detección de la enfermedad
es uno de los objetivos de
la consulta prenatal. La medición repetida de la presión
arterial durante la consulta médica brinda la oportunidad
de diagnosticar la hipertensión.
Además, el médico puede identificar grupos de
pacientes en las cuales es más probable la enfermedad,
tales como las adolescentes,
las que tienen su primer embarazo después de los treinta
años, el sobrepeso o el antecedente de hipertensión
arterial. Igualmente, las mujeres con diabetes y las que tienen
embarazo múltiple (gemelos o trillizos) están en
riesgo de padecer hipertensión. En consecuencia, nunca
sobra hacer énfasis en la importancia del control prenatal
llevado a cabo con juicio.
Se deben rever los sistemas
educativos, los planes de salud y replantear los objetivos de la
atención primaria de salud, para establecer
nuevas medidas y pautas que permitan el mayor acercamiento, y
poder actuar
disminuyendo los índices de mortalidad y morbilidad antes
descriptos, como así también, lograr el mayor
contacto y control preventivo sobre dichos grupos.
Dentro del marco conceptual se debe hacer hincapié a
los programas dirigidos a esta población especial, para su salud general y
control de enfermedades, con acciones
preventivas y curativas integrales,
readecuando y reorganizando los recursos
físicos, humanos y materiales de
tal forma que funcionen desde el primer nivel de complejidad
ascendente, que son los centros de salud, hasta los más
altos, hospitales especializados.
BIBLIOGRAFIA:
1. Secretaría de programas de salud.
Subsecretaria de atención comunitaria. "PROPUESTA
NORMATIVA PERINATAL". Atención de las
patologías perinatales prevalentes ". Tomo II. Artes
gráficas papiro. S.A.C.I. 1993. 286
Páginas.
2. Scharcz Ricardo Leopoldo , Duverges Carlos Alberto
, Díaz Angel Gonzalo , Fescina Ricardo Horacio .
"OBSTETRICIA". 5ta edición. Editorial El Ateneo, Bs.
As. 1995. 621 Páginas.
3. Jaramillo Natalia. Enfermera Licenciada. Colombia.
"PREECLAMPSIA Y ECLAMPSIA". Boletín informativo.
Publicación página internet:
Información[arroba]contusalud.com. Enero 2001.
4. Dr. Robert Jorge Andrés. Departamento
Ginecología Obstetricia. Dr. Fierro Alberto.
Departamento Medicina Interna. "HIPERTENSIÓN ARTERIAL
Y EMBARAZO". Publicación Página Internet:
Nefrored. Portalesmédicos.com. 2000.
5. Hagelin Karin. " LA HIPERTENSIÓN EN EL
EMBARAZO. UN SIGNO QUE HAY QUE CUIDAR". The New Englad
Journal of Medicina, 2001. Publicación Página
Internet: Portalesmédicos.com. 2002.
6. Votta A. Roberto. Parada Osvaldo H. "OBSTETRICIA".
5ta Edición. López Libreros Editores. Bs As.
1992. 686 Páginas.
7. Oyarzún E., Valdés G. "SINDROME
HIPERTENSIVO DEL EMBARAZO". En: Oyarzún E. (Ed.) Alto
riesgo obstétrico. 1997. 157 – 75.
8. Escuela profesional de enfermería.
"TRASTORNOS HIPERTENSIVOS DEL EMBARAZO". Boletín
"Servicios Educativos en Salud". Info@rincón del
vago.com. México.
Autor:
Patricia Castelli
Odontóloga
UNLP – FOLP
La Plata – Argentina
2008-05-23
 Página anterior Página anterior |   Volver al principio del trabajo Volver al principio del trabajo | Página siguiente  |