La placenta realiza múltiples acciones
supliendo temporalmente funciones que al
nacimiento realizarán los aparatos respiratorio,
digestivo, excretor y otros muchos órganos y sistemas.
·
La función
respiratoria, es decir, el intercambio de gases que
permite la difusión del oxígeno
de la sangre materna a
la fetal y del bióxido de carbono del
feto a la
madre.
·
La función nutricia implica la difusión de
elementos nutritivos de la sangre materna a la fetal, carbohidratos,
grasas,
aminoácidos, vitaminas,
minerales que
se utilizarán para la producción de energía y para la
estructuración de proteínas,
organelos intracelulares, etc.
·
La función hormonal muy importante, para empezar la
hormona gonadotropina coriónica es una hormona que se
produce por las células
trofoblásticas (placentarias) en cuanto comienzan a
existir. Esta hormona puede comenzar a detectarse en la
circulación de la mamá o en su orina,
aproximadamente una semana después de la fecundación, y tiene la función de
mantener el cuerpo lúteo.
·
La placenta produce también grandes cantidades de hormonas
femeninas como los estrógenos y la progesterona que son
responsables de muchos de los síntomas
característicos del embarazo
(congestión mamaria, digestión lenta,
constipación intestinal, frecuencia urinaria, etc.
etc.)
·
La placenta realiza para el feto funciones muy parecidas a las
del hígado para el adulto, ya que sirve de reserva de
nutrientes, modifica algunas sustancias antes de ingresarlas al
feto y contribuye a la regularización de la glucemia fetal
(azúcar
en la sangre); estas funciones van disminuyendo al desarrollarse
el hígado fetal.
·
La placenta tiene también la importante función
excretora pues es a través de ella que se eliminan las
sustancias de deshecho o tóxicas al feto. A pesar de que
el bebé " in útero" traga líquido
amniótico, lo absorbe, y finalmente filtra su sangre a
través de sus riñones y produce orina, no es por
este mecanismo que excreta las sustancias de deshecho sino a
través de la placenta.
II.-ANOMALÍAS
DE LA PLACENTA
La placenta puede tener diferentes tipos de anomalías o
producir alteraciones que complican el embarazo, el parto y el
puerperio.
Pueden existir alteraciones en el sitio de
implantación, en el grado de penetración, en la
forma de la placenta, puede ocurrir un desprendimiento prematuro
de la placenta o por el contrario dificultades para su
expulsión o alumbramiento.
1.-Placenta Previa
Puede haber complicaciones serias debido a la
implantación baja de la placenta. Normalmente la placenta
se implanta hacia el fondo de la cavidad uterina y generalmente
predomina hacia alguna de las paredes del útero: anterior,
posterior o laterales. Se le llama placenta previa cuando de
plano llega a obstruir la salida del útero, es decir,
cuando se implanta sobre el orificio cervical interno; cuando lo
cubre totalmente se le llama placenta previa central total,
cuando lo cubre sólo en parte se le llama previa parcial o
marginal. Aunque la placenta previa se implanta anormalmente
desde el inicio del embarazo, se considera una
complicación de la segunda mitad del embarazo, pues es
cuando el cuello empieza a tener modificaciones por las
contracciones, como son el borramiento, la formación del
segmento y finalmente la dilatación, que al ocurrir en el
sitio de la inserción placentaria producen la ruptura de
vasos sanguíneos o despegamiento placentario que puede
ocasionar hemorragias graves con funestas consecuencias no
sólo para el bebé sino para su mamá. Por
otra parte, la placenta del primer trimestre del embarazo es muy
extensa y abarca, al final del trimestre, más de la mitad
de la cavidad uterina, área que se reducirá
importantemente al final del embarazo, a cerca de una quinta
parte de la cavidad uterina. La placenta no " camina" pero el
hecho de que su crecimiento sea proporcionalmente menor al del
tamaño de la cavidad uterina, hace que el borde
placentario se aleje paulatinamente de un punto de referencia,
por ejemplo, del cervix.
El síntoma que hace sospechar la presencia de una
placenta de inserción baja o previa es la hemorragia
silenciosa, es decir, la presencia de hemorragia fresca, roja,
brillante, en la segunda mitad del embarazo, indolora y sin otros
síntomas acompañantes.
El ultrasonido es el método
ideal, y prácticamente único, para detectar esta
patología, y de hecho, es una de las razones por lo que el
médico considera indispensable la realización de un
ultrasonido al menos en el tercer trimestre en todos los
embarazos. De otra manera es imposible detectarlo y el intentar
un parto o, incluso, realizar una cesárea sin conocer que
existe una placenta previa expone a la madre y a su bebé a
un riesgo grave de
muerte por
hemorragia, al no estar preparados para esta
complicación.
Dentro de las 3 principales causas de muerte materna se
encuentra la hemorragia, junto con la enfermedad hipertensiva y
las infecciones; y dentro de las causas hemorrágicas la
placenta previa es una de las más importantes.
En estos casos el embarazo debe resolverse por cesárea,
se debe tener un mayor reposo, evitar las contracciones y todo lo
que pueda provocarlas, (por ejemplo, las relaciones
sexuales), se debe tener sangre disponible para transfundir y
tener acceso pronto a un hospital con los recursos
necesarios para una cesárea de urgencia, para
cirugía mayor (histerectomía), con terapia
intensiva neonatal y materna y con banco de
sangre.

2.-Placenta Acreta
El acretismo placentario se refiere a la invasión o
penetración de la placenta más allá de la
superficie endometrial del útero hacia su pared muscular o
incluso hasta rebasar su recubrimiento seroso e interesar
órganos vecinos como la vejiga.
Esta grave complicación no se detecta sino hasta el
momento del parto o la cesárea cuando se presentan
dificultades para el desprendimiento de la placenta.
Dependiendo del grado de penetración (acreta, percreta
o increta) y de la extensión (toda la placenta o
sólo un segmento) generalmente se tiene que realizar
histerectomía, es decir, extirpar el útero completo
evitando tratar de despegar toda la placenta pues esto
sólo producirá mayor hemorragia y agravará
el problema.
– | Placenta acreta: es la adherencia anormal de una |
– | Placenta increta: las vellosidades coriales |
– | Placenta percreta: es la penetración de |
Por su extensión se reconocen tres tipos: a) Focal:
solo involucra pequeñas áreas de la placenta; b)
Parcial: uno o más cotiledones se involucran en el
proceso; c)
Total: la superficie completa de la placenta esta anormalmente
adherida.
Incidencia y factores de riesgo
En un estudio realizado en México por
Lira y cols (2), se encontró que en 210 casos de placenta
previa, en 37 (17,6%) se presento acretismo placentario; de los
casos de acretismo en 26 (70,2%) se tuvo el antecedente de
cesárea: con una cesárea fue de 21,1% y con dos o
más cesáreas el 50%. La edad media de
las pacientes fue de 31 años, y el grupo de mayor
riesgo fue el de 35 a 39 años con 26% de acretismo
placentario
Afortunadamente es una complicación poco frecuente y
que se presenta principalmente en los casos de placenta previa;
por lo que toda paciente con placenta previa debe saber que
existe el riego de esta penetración anormal de la placenta
que obligue a quitarle el útero durante la
cesárea.
Placenta acreta

Placenta increta

3.-Restos Placentarios
Se presentan casos en los que sin existir un problema de
penetración excesiva de la placenta o acretismo, hay
retención de lóbulos o de fragmentos placentarios
lo cual ocasiona hemorragias severas después del parto.
Esto se previene o se resuelve mediante la revisión
manual
cuidadosa de toda la cavidad uterina después del
alumbramiento.
4.-Placenta Circumbalada o
Circunmarginada
Esta placenta puede predisponerse a la separación
marginal prematura y sangrado del 2do trimestre, las
multíparas de edad avanzada tienen mayor
predisposición.
5.-Lóbulos Accesorios
La placenta puede presentar un cotiledón accesorio o
lóbulos satélites,
con conexiones vasculares al cuerpo placentario. Estos
lóbulos no siempre son expulsados durante el alumbramiento
y ocasionan hemorragia post-parto.
6.-Placenta Bipartida o Bilobulada
La placenta está dividida en dos lóbulos
separados pero unidos entre sí por los vasos primarios y
por las membranas, este tipo es una variedad rara, la
retención de un lóbulo después del parto
producirá complicaciones hemorrágicas y de
infecciones.
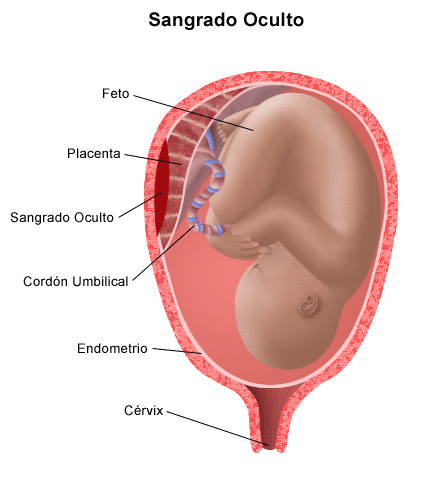
7.-Inserción Marginal del Cordón
Umbilical o Placenta de Raqueta
El cordón umbilical puede insertarse en la placa
coriónica en cualquier punto.
8.-Desprendimiento Prematuro de la
Placenta
La placenta normalmente inicia su desprendimiento hasta
después de la expulsión del feto cuando al
disminuir bruscamente el volumen del
útero y producirse mayores contracciones uterinas se
disminuye bruscamente el área uterina en donde estaba
insertada la placenta. En este momento se producen rupturas de
vasos sanguíneos y formación de un hematoma, o
colección de sangre, entre la placenta y el útero
lo que favorece y aumenta su desprendimiento hasta que finalmente
se expulsa, lo que conocemos como alumbramiento, que puede ser
espontáneo o dirigido cuando se tracciona el cordón
umbilical o se despega manualmente, para acelerar el proceso.
Ocasionalmente ocurren desprendimientos parciales o totales de
la placenta durante el trabajo de
parto o aún durante el embarazo sin que conozcamos la
causa que lo precipita, aunque sabemos que esto ocurre con mucho
mayor frecuencia en mujeres con presión
alta o preeclampsia o en casos de traumatismo abdominal.
Los síntomas pueden ser poco claros cuando el
desprendimiento es mínimo, pero a mayor grado de
desprendimiento se vuelven más evidentes. Generalmente se
presenta dolor abdominal aún entre contracciones,
endurecimiento del abdomen (hipertonía uterina) a manera
de una contracción sostenida, contracciones más
frecuentes de las normales sin haber usado estimulantes de la
actividad uterina, sangrado transvaginal de color oscuro.
Evidentemente esta complicación pone en grave riesgo al
bebé y dependiendo del grado de desprendimiento el
bebé puede tener una afectación mínima,
sufrimiento fetal " leve" (taquicardia fetal) o más grave
(bradicardia), e incluso, la muerte en
unos cuantos minutos, cuando el desprendimiento es severo.
Es una complicación que no puede predecirse ni
prevenirse, sino sólo detectarla lo más pronto
posible para actuar en consecuencia. La cardiotocografía
(registro
gráfico de la frecuencia cardiaca fetal) es de utilidad para
valorar la repercusión fetal del problema y para valorar
la actividad uterina (contracciones). El ultrasonido, cuando el
caso lo permite, puede en ocasiones detectar un hematoma o
colección de sangre entre la placenta y la pared del
útero y darnos idea de su extensión.
La resolución de esta complicación requiere la
extracción inmediata del bebé, por parto vaginal si
éste está muy avanzado, o por cesárea
urgente en caso contrario, o si no hay trabajo de
parto. Esta complicación sigue siendo una urgencia
obstétrica grave
aún después de la muerte del bebé pues si
se retrasa la resolución del embarazo se presentan
complicaciones de la coagulación produciendo severas
hemorragias que pueden llegar a ser mortales, o la
infiltración de sangre en la pared del útero, que
se conoce como útero de " Couvalliere" que obliga a la
extirpación del útero o matriz
(histerectomía).
III.-SUMMARY
The placenta can have different types of anomalies or produce
alterations that complicate the embarrassment, the childbirth and
the puerperio. Alterations can exist in the site of implantation,
in the degree of penetration, in the form of the placenta, there
can happen a premature detaching of the placenta or on the
contrary difficulties for its expulsion or illumination.
Placenta accreta supposes a special situation that increases
the fetal and maternal morbimortality of considerable form.
Thanks all new arrival methods as the image of magnetic
resonance, the cystoscopy, serum markers, Doppler ultrasound,
etc., the prenatal diagnostic is feasible.
The management of placenta accreta of traditional form
supposes a multidisciplinary approach form hysterectomy
execution, involving general surgeons, oncogynecologist or
urogynecologist. Some authors have proposed the conservative
management as an adequate solution in certain cases, whether with
the use of several drugs including chemotherapy or expectant
form. Nevertheless, not yet solid evidence exists if the surgical
traditional approach or the conservative management is the best
option.
REFERENCIAS
BIBLIOGRÁFICAS
· K.L. Moore y T.V.N. Persaud. 2005.
Embriología Clínica 7ªEd.
Ediciones Interamericana-Mc Graw-Hill.
· S. Langman. 2007. Embriología
médica. 10ª Ed. Ediciones Panamericana.
· Revista
chilena de obstetricia y ginecología
· Instituto Nacional de Perinatología.
Normas y
procedimientos
en Ginecología y Obstetricia del Instituto Nacional de
Perinatología de México. Edición
2003. Marketing y
Publicidad de
México, 2003; 129-32.
· Revista chilena de obstetricia y
ginecología vol.72 no.4 Santiago 2007
· www.nacersano.org/centro/9388_9930.asp
· Obstet
Ginecol v.54 n.1 Bogotá jan./mar. 2003
· Federación Colombiana de
Asociaciones de Obstetricia y Ginecología B
Bogotá – Colombia
2008
Autora:
Patricia Escobar Pairazaman
Perú
 Página anterior Página anterior |   Volver al principio del trabajo Volver al principio del trabajo | Página siguiente  |