 Página anterior Página anterior |   Voltar ao início do trabalho Voltar ao início do trabalho | Página seguinte  |
A esplenomegalia, descrita por Hueck (1879), tem sido considerada uma reação compensadora decorrente de mielofibrose. Nessa condição, também conhecida como metaplasia, a medula óssea apresenta hipercelularidade, fibrose reticular, assim como deposição lenta e progressiva de colágeno. A sua produção celular é atípica e seu comprometimento decorre de diferentes afecções sistêmicas auto-imunes, virais, cariotípicas e metabólicas, ainda em grande parte desconhecidas. Sua evolução lenta na medula óssea faz com que o restante do sistema mononuclear fagocitário, principalmente o fígado e o baço, assuma a função hematopoética. É importante lembrar que, no período embrionário-fetal, esses dois órgãos eram os responsáveis pela produção sangüínea. (1)
Trabalhos mais recentes têm indicado que a função hematopoética encontrada no fígado e no baço não seria decorrente de fenômeno metaplásico, mas do desenvolvimento de células-tronco (stem cells) remanescentes nesses órgãos. Assim sendo, o nome de metaplasia seria inadequado fato que tem levado à tendência de substituí-lo por hepatoesplenomegalia ou simplesmente esplenomegalia, tendo em vista que o baço aumenta suas dimensões muito mais do que o fígado e marca o aspecto semiológico dessa doença. (1-3)
O quadro clínico caracteriza-se pelo crescimento do fígado e mais acentuadamente do baço, podendo este alcançar até a fossa ilíaca direita e pesar até mais de sete quilogramas. Conseqüente à esplenomegalia, os pacientes apresentam grande desconforto abdominal, dificuldade para a deambular, por compressão pélvica, e restrição respiratória, provocada pela elevação da cúpula diafragmática esquerda. Os exames hematológicos apresentam valores que variam desde a normalidade até a pancitopenia grave. A leucopenia e a trombocitopenia geralmente não se acompanham de manifestações clínicas, porém a anemia provoca dispnéia, taquicardia e adinamia física. Em presença de fatores predisponentes, esses pacientes podem também desenvolver insuficiência cardiocirculatória. (1,3)
Os distúrbios provocados pela esplenomegalia constituem a indicação de esplenectomia. Entretanto, tal operação pode apresentar resultados catastróficos, quando esse órgão tiver se tornado a principal fonte hematopoética. (1-5) Nessa situação, a retirada completa do baço pode levar ao óbito em pouco tempo, por hemorragia generalizada e incontrolável conseqüente à trombocitopenia. Uma outra complicação da esplenectomia é a reação provavelmente compensadora do fígado, que passa a crescer rapidamente. O maior risco desse aumento é a ruptura hepática espontânea, acompanhada de sangramento geralmente fatal. (2,3,5,6)
Para prevenir essas complicações, indica-se a esplenectomia parcial como procedimento de eleição nos casos de baços muito volumosos. (7-9) Todavia, a preservação do pedículo vascular favorece o crescimento do remanescente esplênico que pode atingir novamente proporções exageradas. Tal evento indica nova operação esplenorredutora.
Com o objetivo de prevenir esse novo crescimento do coto esplênico, passamos a realizar nos pacientes portadores de esplenomegalia, desde 1992, a esplenectomia subtotal, com a manutenção do pólo superior do baço suprido apenas pelos vasos esplenogástricos. Essa operação foi desenvolvida por nós a partir de 1979 para aplicação no tratamento cirúrgico da hipertensão porta esquistossomática. (10-22) Posteriormente, utilizamos essa alternativa operatória para conservar parte do baço em trauma esplênico grave, doença de Gaucher, leucemia linfocítica crônica e afecções em que se indica a retirada corpocaudal do pâncreas. (23-29) A nossa experiência pessoal superior a 160 doentes acompanhados por até mais de 18 anos tem mostrado resultados gratificantes, fato que nos estimula a prosseguir na indicação desse procedimento em outras doenças nas quais haja a necessidade de operar o baço, com a possibilidade de manter parte do tecido esplênico. Assim como tem sido relatado na literatura em relação à esplenectomia parcial, com a preservação do pedículo esplênico, na esplenectomia subtotal também constatamos que são preservadas todas as funções do baço. (18,24,,30-32)
Nos casos em que não foi possível realizar a esplenectomia subtotal, conservamos parte do baço sob a forma de auto-implantes esplênicos. Estudos hematológicos e imunológicos em mais de 70 doentes submetidos a esplenectomia total complementada por auto-implantes esplênicos, para tratar hipertensão porta, trauma esplênico, doença de Gaucher e leucemia linfocítica crônica mostraram a preservação das funções esplênicas pelos fragmentos de baço auto-implantados. (27,33,34) Os valores hematológicos e imunológicos permaneceram normais e a depuração sangüínea de corpúsculos de Howell-Jolly, bem como de substâncias coloidais foi satisfatória. Em estudo experimental, observamos que os auto-implantes também são capazes de remover bactérias injetadas na circulação sangüínea. (35-38)
O presente trabalho apresenta a nossa experiência com a conservação esplênica parcial, por meio de esplenectomia subtotal ou auto-implantes esplênicos, em pacientes com esplenomegalia, em que foi indicada a operação esplenorredutora.
Desde 1992, operamos seis pacientes portadores de esplenomegalia no Hospital das Clínicas da UFMG. Todos vinham sendo acompanhados pelos Serviço de Hematologia desse hospital e a indicação operatória foi determinada pelo desconforto provocado pela esplenomegalia e pela pancitopenia de difícil controle que esses doentes desenvolveram.
Os pacientes eram três mulheres e três homens, com as idades de 32, 32, 41, 51, 58 e 68 anos. Quanto à cor da pele, quatro eram leucodérmicos e dois feodérmicos. Os seis doentes tinham pancitopenia variável e receberam transfusões sangüíneas em diversas ocasiões. Os múltiplos exames hematológicos pré e pós-transfusionais dificultam a apresentação dos valores hematológicos próprios de cada um dos doentes. Os baços de quatro pacientes atingia a fossa ilíaca direita e os dos outros dois doentes chegava até a fossa ilíaca esquerda, portanto todos classificados como grupo IV de Boyd.
As operações foram realizadas através de laparotomia oblíqua esquerda, desde o nono espaço intercostal até dois dedos acima da cicatriz umbilical. Após a ligadura da artéria esplênica, no espaço retrogástrico, o baço foi completamente mobilizado para fora da cavidade abdominal, seccionando-se os ligamentos frenocólico, esplenorrenal e esplenofrênico. Manteve-se intacto o ligamento esplenogástrico, tendo-se o cuidado de preservar todos os vasos esplenogástricos. Em seguida, foram ligados e seccionados os vasos do pedículo esplênico e do pólo inferior do baço. Seccionou-se o órgão em cunha ao nível da transição entre o pólo superior, que permanecia com a cor rósea, e o restante do órgão, que se tornara azulado após a desvascularização. Realizou-se hemostasia cuidadosa, suturando-se os vasos do parênquima aberto com fio de categute simples 3-0, e foram aproximadas, por sutura contínua, com fio de categute cromado 2-0, as duas abas de cápsula, formadas pela secção em cunha do órgão. (Figura 1) O baço foi recolocado em seu leito e fixado ao peritônio diafragmático com um ponto, para prevenir a sua ptose ou torção. Em dois dos pacientes (uma mulher leucodérmica de 32 anos e um homem feodérmico de 58 anos), constatou-se, ao inventário da cavidade abdominal, a presença de colecistolitíase. No mesmo ato operatório e através da mesma incisão, foi feita a colecistectomia. Depois de uma cuidadosa revisão da hemostasia abdominal, a cavidade abdominal foi fechada por planos, sem deixar dreno em doente algum.
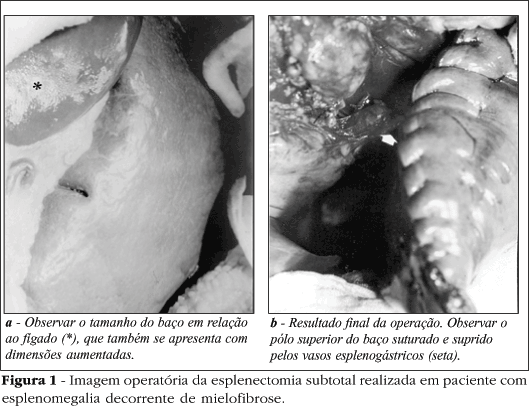
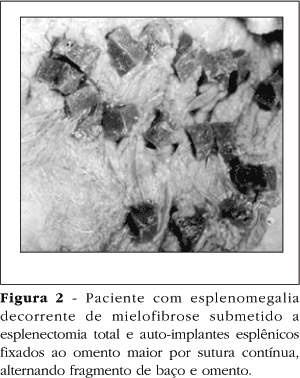
Em um dos pacientes do sexo masculino, leucodérmico e com 32 anos de idade, houve um acidente operatório. Durante a secção do baço, que pesava mais do que sete quilogramas, o cirurgião auxiliar não conseguiu sustentar o órgão e o tracionou bruscamente, rompendo o ligamento esplenogástrico. Nessa situação, restou como alternativa a realização dos auto-implantes esplênicos. Após a ligadura dos vasos esplenogástricos e cuidadosa revisão da hemostasia, seccionou-se uma fatia esplênica, que media entre um e dois centímetros de espessura. Esse segmento esplênico foi seccionado em vinte cubos, com dimensões também de um a dois centímetros. Por meio de sutura contínua, com fio de categute simples 3-0, os fragmentos esplênicos foram fixados ao omento maior, alternando-se os pontos entre baço e omento. (Figura 2). Em seguida, o omento maior foi dobrado sobre si, para manter os fragmentos esplênicos em seu interior e prevenir aderências anômalas a tecidos vizinhos. A operação terminou com o fechamento da cavidade abdominal sem deixar dreno.
A evolução pós-operatória dos seis doentes foi sem anormalidades relacionadas à conservação do baço. Houve melhora dos valores hematológicos em todos os pacientes, que continuaram em acompanhamento hematológico. Registrou-se um aumento pequeno ou moderado dos fígados, porém não ocorreram complicações hepáticas. Todos os pacientes retornaram a suas atividades sociais e de trabalho.
O paciente em que foram realizados os auto-implantes teve uma evolução mais grave de sua doença, necessitando de múltiplas reinternações, com controle hematológico mais intensivo. Essas adversidades não foram atribuídas aos remanescentes esplênicos, mas à própria moléstia, que era muito grave já na época da operação. Após três anos de acompanhamento, esse paciente mudou de cidade e, mesmo tentando localizá-lo por diversos meios, não conseguimos reencontrá-lo.
Os exames histopatológicos dos baços e das biopsias hepáticas confirmaram a doença dos eritrócitos, granulócitos imaturos e megacariócitos atípicos. A função esplênica foi confirmada pela ausência de corpúsculos eritrocitários anômalos na circulação e pelos exames cintilográficos com enxofre coloidal marcado com 99m-tecnécio, que mostraram a captação esplênica do colóide. Os exames ultra-sonográfico e de tomografia computadorizada confirmaram a manutenção das dimensões esplênicas nos limites deixados durante a cirurgia. Portanto, não houve crescimento dos remanescentes tanto da esplenectomia subtotal quanto dos auto-implantes.
O prognóstico pós-esplenectomia dos pacientes com mielofibrose não é favorável. Os poucos bons resultados são temporários, a menos que se faça transplante de medula óssea, com sucesso. Mesmo nesses casos, a presença do baço é fundamental para obter-se o controle mais eficaz da doença. Assim sendo, em presença de baços gigantes com indicação cirúrgica, impõe-se que seja preservado pelo menos parte do tecido esplênico, com finalidade terapêutica.
As adversidades pós-operatórias que ocorreram nos doentes da presente casuística não se deveram ao procedimento cirúrgico, mas à própria doença, que pode ter um caráter menos benigno. Ao se remover completamente o baço, de acordo com a literatura, ocorre uma redução considerável do número de plaquetas. (1,3,5,39) Todavia, todos os nossos doentes tiveram uma recuperação trombocitária para níveis próximos à normalidade e não foram registradas complicações hemorrágicas ou distúrbios de coagulação. (40)
O aumento até moderado do fígado, que foi verificado nesses pacientes, limitou-se às primeiras semanas e, em três doentes, houve regressão parcial da hepatomegalia até os níveis pré-operatórios. (2) Esses resultados são melhores do que os publicados por outros autores, que verificaram hepatomegalia gigante conseqüente à remoção completa do baço. (5)
Sob aspecto operatório, os remanescentes de baço não cresceram porque os vasos esplenogástricos são insuficientes para manter uma quantidade de tecido esplênico maior à do pólo superior preservado cirurgicamente. (12,18,23,24) O procedimento operatório é simples e não requer equipamento ou materiais cirúrgicos especiais, que não estejam à disposição em todas a operações de porte maior.
Com respeito aos auto-implantes, é preferível que eles sejam de tamanho inferior a dois centímetros para que a vasculogênese seja mais rápida e permita que os auto-implantes funcionem em um tempo menor. Em trabalho experimental, constatamos que os auto-implantes atingem a normalidade funcional em até três meses. (17,36,41-50) Entretanto, cabe ressaltar a necessidade de pelo menos 25 % do tecido esplênico normal, portanto mais de 40 gramas, para que não haja insuficiência esplênica. Por esse motivo foram implantados 20 fragmentos de baço, que perfazem um pesos superior a 50 gramas. (17,51,52)
Outro aspecto importante é o local onde os auto-implantes foram fixados. Para que o baço funcione adequadamente, a drenagem de seu sangue deve ser para o sistema porta. Dessa forma, baços implantados no peritônio, em músculos, no subcutâneo ou em outros tecidos, apesar de manter sua vitalidade, apresentam insuficiência funcional. (53,54) Os melhores tecidos para o auto-implante são o omento maior, o mesocólon transverso e o mesentério, cujas drenagens venosas se faz para a veia porta, por meio dos vasos mesentéricos ou gastro-omentais. (36,55,56) Por esse motivo, os auto-implantes foram fixados ao omento maior. (17,54,57)
Em conclusão, a esplenectomia subtotal, preservando o pólo superior do baço suprido apenas pelos vasos esplenogástricos e os auto-implantes esplênicos em omento maior parecem boas alternativas operatórias para tratamento de esplenomegalia gigante decorrente de mielofibrose, quando não for obtido um bom controle da doença apenas com a terapêutica clínica. Os benefícios dessas operações foram evidentes nos casos apresentados neste trabalho. Contudo essa casuística ainda é muito pequena para determinar uma conduta definitiva. Pesquisas futuras, por um tempo mais prolongado e com um número maior de doentes irão trazer subsídios melhores para o esclarecimento do papel das operações conservadoras do baço para tratar a esplenomegalia.
1. Smith RE, Chelmowski MK, Szabo EJ. Myelofibrosis. Am J Hematol 1988; 29: 174-80.
[ Medline ]
2. López-Guillermo A, Cervantes F, Bruguera M et al. Liver dysfunction following splenectomy in idiopathic myelofibrosis. Acta Haematol 1991; 85: 184-8.
[ Medline ]
3. Tefferi A, Mesa RA, Naroney DM et al. Splenectomy in myelofibrosis with myeloid metaplasia. Blood 2000; 95: 2226-33.
[ Medline ]
4. Claret I, Morales L, Montaner A. Immunological studies in the postsplenectomy syndrome. J Pediat Surg 1975; 10: 59-64.
5. Towell BL, Levine SP. Massive hepatomegaly following splenectomy for myeloid metaplasia. Am J Med 1987; 82: 371-5.
[ Medline ]
6. Akpek G, McAneny D, Weintraub L. Risks and benefits of splenectomy in myelofibrosis with myeloid metaplasia. J Surg Oncol 2001; 77: 42-48.
[ Medline ]
7. Campos Christo MB. Partial splenectomies in hematologic diseases. Chir Gastroenterol 1993; 9 (suppl 2): 23-9.
8. Cooney DR, Dearth JC, Swanson SE, et al. Relative merits of partial splenectomy, splenic reimplantation and immunization in preventing postsplenectomy infection. Surgery 1979; 87: 561-9.
9. Kehila M, Khelif A, Kharrat H et al. La splénectomie partielle d'indication hématologique. Ann Chir 1994; 48:658-9.
[ Medline ]
10. Petroianu A. Esplenectomia subtotal e anastomose esplenorrenal proximal para o tratamento da hipertensão portal. Rev Bras Cir 1983; 73: 101-4.
[ Lilacs ]
11. Petroianu A. Treatment of portal hypertension by subtotal splenectomy and central splenorenal shunt. Postgrad Med J 1988; 64: 38-41.
[ Medline ]
12. Petroianu A, Ferreira VLM, Barbosa AJA. Morphology and viability of the spleen after subtotal splenectomy. Braz J Med Biol Res 1989; 22: 491-5.
[ Medline ] [ Lilacs ]
13. Petroianu A, Barbosa AJA. Quantitative studies on the macrophage phagocytosis in whole spleen and in remnant of subtotal splenectomy. Med Sci Res 1991; 19: 373-5.
14. Petroianu A, Simal CJR, Barbosa AJA. Splenic macrophage phagocytic function after subtotal splenectomy in dog. Med Sci Res 1992; 20: 127-8.
15. Petroianu A, Simal CJR, Barbosa AJA. Impairment of phagocytosis by mammalian splenic macrophages by 99mTc sulphur colloid. Med Sci Res 1992; 20: 847-9.
16. Petroianu A, Simal, CJR. Shifts of the reticuloendothelial system uptake pattern induced by carbon colloid. Med Sci Res 1993; 311-2.
17. Petroianu A, Simal CJR, Barbosa AJA. Assessment of phagocytic function in remnants of subtotal splenectomy and in autologous spleen implantation. Med Sci Res 1993; 21: 175-7.
18. Petroianu A. Avaliação imaginológica da esplenectomia subtotal e anastomose esplenorrenal centralizada para o tratamento da hipertensão portal esquistossomática. Rev Méd Minas Gerais 1993; 3: 106-8.
19. Petroianu A. Subtotal splenectomy and portal-variceal disconnection in the treatment of portal hypertension. Canad J Surg 1993; 36: 251-4.
20. Petroianu A, Barbosa AJA. Splenic preservation based on preserved histology and phagocytic function using upper short gastric vessels. Am J Surg 1995; 170: 702.
21. Petroianu A, Petroianu, LPG. A twelve-year-follow-up of subtotal splenctomy and central splenorenal shunt for treatment of schistosomatic portal hypertension. Folha Méd 1998; 116: 107-9.
22. Petroianu A, Berindoague Neto R. Laparoscopic subtotal splenectomy Surg Laparosc Endosc Percut Tech 2002; no prelo.
23. Petroianu A. Splenic viability after segmental devascularization. Rev Paul Med 1992; 110: 39-41.
[ Medline ] [ Lilacs ]
24. Petroianu A. Esplenectomia subtotal preservando o pólo superior suprido pelos vasos esplenogástricos. Rev Col Bras Cir 1994; 21: 21-6.
[ Lilacs ]
25. Petroianu A. Treatment of cystadenoma of the pancreatic tail by distal pancreatectomy and subtotal splenectomy. Dig. Surg 1995; 12: 259-61.
26. Petroianu A. Subtotal splenectomy in Gaucher's disease. Eur J Surg 1996; 162: 511-3.
[ Medline ]
27. Petroianu A, Vidigal FM, Costa VC et al. Splenic autotransplantation in Gaucher's disease. Dig Surg 2000; 17: 181-3.
[ Medline ]
28. Petroianu A. Subtotal splenectomy for the treatment of retarded growth and sexual development assciated with splenomegaly. Minerva Chir 2002; no prelo.
29. Resende V, Petroianu A. Estudo funcional tardio do auto-implante esplênico após trauma complexo do baço humano. Rev Col Bras Cir 2001; 28: 165-70.
30. Petroianu A, Petroianu S. Anatomy of splenogastric vessels in patients with schistosomal portal hypertension. Clin Anat 1994; 7: 80-3.
31. Petroianu A, Silva RG, Simal CJR et al. Late postoperative follow-up of patients submitted to subtotal splenectomy. Am Surg 1997; 63: 735-40.
[ Medline ]
32. Petroianu A, Antunes LJ. Immune profiles in hepatosplenic schistosomiasis mansoni after surgical treatments. J Int Med Res 1998; 26: 43-9.
[ Medline ]
33. Petroianu A, Petroianu LPG. Splenic autotransplantation combined with splenectomy and portal-variceal disconnection in the treatment of portal hypertension. Am Surg 2002; no prelo.
34. Petroianu A, Berindoague Neto R. Laparoscopic splenic autotransplantation Br J Surg 2002; no prelo.
35. Marques RG, Petroianu A, Oliveira MBN, Bernardo, M.F., Portela, M.C., Boasquevisque, E.M. Distribuição de Escherichia coli nos órgãos dos sistema mononuclear fagocitário após esplenectomia total e auto-implante esplênico em rato. Rev Col Bras Cir 2002; no prelo.
36. Patel JM, Williams JS, Naim JO, et al. The effect of site and technique of splenic tissue reimplantation on pneumococcal clearance from the blood. J Pediatr Surg 1986; 21: 877-80.
[ Medline ]
37. Rice HM, James PD. Ectopic splenic tissue failed to prevent fatal pneumococcal septicemia after splenectomy for trauma. Lancet 1980; 1: 565-6.
38. Silva RG; Petroianu A. Influência das operações sobre o baço na distribuição da Escherichia coli no sistema mononuclear fagocitário. Rev Col Bras Cir 2002; no prelo.
39. Llende M., Deplín AS, Lavergne J. Immunobiological consequences of splenectomy. J Surg Res 1986; 40: 85-94.
[ Medline ]
40. Livingston CD, Levine BA, Sirinek, KR. Preservation of splenic tissue prevents postsplenectomy pulmonary sepsis following bacterial challenge. J Surg Res 1982; 33: 356-61.
[ Medline ]
41. Alvarez FE, Greco RS. Regeneration of the spleen after ectopic implantation and partial splenectomy. Arch Surg 1980; 115: 772-5.
[ Medline ]
42. Clayer MTR, Drew P, Leong A, et al. The vascular supply of splenic autotransplants. J Surg Res 1992; 53: 475-84.
[ Medline ]
43. Holdsworth RJ. Regeneration of the spleen and splenic autotransplantation. Br J Surg 1991; 78: 270-8.
[ Medline ]
44. Leemans R, Beekhuis H, Timens W et al. Fc-receptor function after human splenic autotransplantation. Br J Surg 1996; 83: 543-6.
[ Medline ]
45. Leemans R, Harms G, Rijkers GT et al. Spleen autotransplantation provides restoration of functional splenic lymphoid compartments and improves the humoral immune response to pneumococcal polysaccharide vaccine. Clin Exp Immunol 1999; 117: 596-604.
[ Medline ]
46. Leemans R, Manson W, Snijder JAM et al. Immune response capacity after human splenic autotransplantation. Ann Surg 1999; 229: 279-85.
[ Medline ]
47. Malangoni MA, Dawes LG, Droege EA, et al. Splenic phagocytic function after partial splenectomy and splenic autotransplantation. Arch Surg 1985; 120: 275-8.
[ Medline ]
48. Shokouh-Amiri MH, Kaharazami A, Saber, SR, et al. Phagocyte function after splenic autotransplantation. Arch Surg 1990; 125: 595-7.
[ Medline ]
49. Timens W, Leemans R. Splenic autotransplantation and the immune system. Ann Surg 1992; 215: 256-60.
[ Medline ]
50. Yiong G, Han G, Xian-Tao K, Immunoglobulins and complement in splenectomized and autotransplanted subjects. Ann Med 1989; 21: 265-7
51. Drew PA, Kiroff GK, Ferrante A, et al. Alterations in immunoglobulin synthesis by peripheral blood mononuclear cells from splenectomizides patients with and without splenic regrowth. J Immunol 1984; 132: 191-6.
[ Medline ]
52. Drew PA, Clayers MTR, Jamieson GG. The value of splenic autotransplantation. Arch Surg 1990; 125: 1224.
53. Alvarez SR, Escalante CF, Rituerto DC, et al. Assessment of postsplenectomy residual splenic function. Int Surg 1987; 72: 149-53.
54. Clayer MTR, Drew P, Leong A, et al. IgG-mediated phagocytosis in regenerated splenic tissue. Clin Exp Immunol 1994; 97: 242-7.
[ Medline ]
55. Iinuma H, Okinaga K, Sato S, et al. Optimal site and amount of splenic tissue for autotransplantation. J Surg Res 1992; 53: 109-16.
[ Medline ]
56. Livingston CD, Levine BA, Sirinek, KR. Site of splenic autotransplantation affects protection from sepsis. Am J Surg 1983; 146: 734-7.
[ Medline ]
57. Weber T, Hanisch E, Baum et al. Late results of heterotopic autotransplantation of splenic tissue into the greater omentum. World J Surg 1998; 22: 883-9.
[ Medline ]
Andy Petroianu
petroian[arroba]medicina.ufmg.br
Professor Titular do Departamento de Cirurgia da Faculdade de Medicina, UFMG; Docente Livre em Técnica Operatória e Cirurgia Experimental da Escola Paulista de Medicina, UNIFESP; Docente Livre em Gastroenterologia Cirúrgica da Faculdade de Medicina de Ribeirão Preto, USP; Doutor em Fisiologia e Farmacologia - Instituto de Ciências Biológicas, UFMG, Pesquisador IA do CNPq.
Instituto Alfa de Gastroenterologia do Hospital das Clínicas da Universidade Federal de Minas Gerais
![]() Endereço para correspondência
Endereço para correspondência
Prof. Andy Petroianu
Avenida Afonso Pena, 1.626 - apto. 1.901
30130-005 Belo Horizonte, MG
Fone/Fax: (31) 3274-7744 / 3224-4275
 Página anterior Página anterior |   Voltar ao início do trabalho Voltar ao início do trabalho | Página seguinte  |
|
|
|