Diagnóstico diferencial de los síndromes del sistema digestivo 4 (página 3)
b) Colitis granulomatosa o enfermedad de Crohn de
localización rectocolónica. Dolor abdominal a tipo
cólico en cuadrante superior derecho, fiebre, anemia
progresiva, perdida de peso, diarreas disentéricas que
alternan con periodos de constipación, tenesmo, ruidos
hidroaéreos que desaparecen al defecar; pueden
desencadenarse(diarrea) con la ingestión de alimentos
siendo mas frecuentes durante el día y la
noche.
c) Proctitis posirradiación.
d) Enfermedad de Nicolas y Favre.
e) Rectitis por abuso de supositorios.
f) Rectocolitis inespecífica.
II.- Infecciosas
a) Tuberculosis de localización
rectocolónica. Paciente con régimen
higiénico dietético malo, diarreas escasas, fiebre,
pérdida de peso, astenia, anorexia, anemia,
sudoración profusa y antecedente de TB
pulmonar.
b) Disentería bacilar:
Shigelosis: Dolor abdominal a tipo cólico,
intenso, diarreas mucopiosanguinolentas que alternan con periodos
de constipación, toma del estado general,
deshidratación y dolor en fosa ilíaca
derecha.
Salmonellosis: Puede presentar síntomas de todos
los sistemas del organismo, diarreas diarreas con pus y mucus que
alternan con periodos de constipación, distensión
abdominal, fiebre de comienzo insidioso y progresiva, precedida o
no de escalofríos, disociación pulso-temperatura.
Puede haber trastornos de la conciencia (desde estupor hasta
estado de coma o delirio y agitación).
c) Parasitarias:
Colitis amebiana. Inicio característico
representados por signos vagos (dolor abdominal difuso, algunas
deposiciones diarreicas, fiebre y malestar general), al cabo de
unos días la enfermedad se instala en forma típica:
diarreas bajas (heces escasas en número y abundantes en
frecuencia) mucopiosanguinolentas, cólicos abdominales
intensos y tenesmo.
Colitis esquistosomiásica.
Balantidiasis.
d) Cólera: Diarrea súbita, acuosa (como
agua de arroz), fétida, sin cólicos
(habitualmente). La primera deposición diarreica puede
legar a un litro y en varias horas produce deshidratación
y shock, pueden estar acompañadas de vómitos
precedidos de nauseas (pueden preceder a las diarreas), orinas
escasas, calambres musculares, abdomen blando y excavado, ojos
hundidos nariz afilada, piel seca y fría, pulso
pequeño y tensión arterial baja.
3. Síndrome disentérico de origen
tumoral: Dolor al defecar y distensión abdominal:
Neoplasia de colon derecho: es anemizante, blando friable, heces
liquidas y con contenido inflamatorio. Neoplasia de colon
izquierdo: hemorrágico, heces acintadas y duras,
obstructivo.
a) Tumores malignos del rectosigmoides.
b) Tumores benignos del rectosigmoides.
4. Síndrome disentérico de diverso
origen:
a) Localización rectal de hemopatías
(leucosis linfoide, por ejemplo).
b) Hemorroides, papilitis y criptitis del
ano.
c) Fisuras anales.
d) Procesos de vecindad: infecciones de la pelvis menor
que irritan el recto por contigüidad, neoformaciones
malignas de origen vesical o ginecológico que invaden la
pared rectal, etcétera.
e) Rectocolitis alérgicas y
posantibióticas (Enterocolitis Pseudomembranosa): Comienzo
brusco, fiebre (38-40 grados/C), diarreas acuosas, con mucus y
pus, puede haber sangre, la cantidad de liquido perdido puede ser
abundante y se acompaña de deshidratación y
acidosis metabólica.
f) Diverticulosis: Presente en pacientes que sufren
crisis a repetición de dolor, en hipogastrio y
región rectosigmoidea se palpa una masa dura y dolorosa.
Entre las crisis se observa estreñimiento moderado,
sensación de plenitud gástrica, puede haber
hemorragia y el tacto rectal es doloroso porque el dedo llega
hasta la porción inflamada del intestino.
Sindrome de
sangramiento digestivo
Consiste fundamentalmente en la expulsión de
sangre procedente de una lesión situada en el tracto
digestivo, desde la boca hasta el ano. Tiene dos formas
fundamentales de manifestarse: expulsión de sangre en
forma de vómito (hematemesis), o bien por el recto en
forma de heces de color negruzco (melena) o roja (enterorragia),
lo que dependerá de la localización, pero sobre
todo de su masividad y de otros factores asociados.
Cuadro clínico: dependerá de la cantidad
de sangre expulsada, así pueden dar mareos,
vértigos, fatiga, palidez cutaneomucosa, taquicardia e
incluso shock en los sangramientos masivos.
La taquicardia y la palidez constituyen signos de gran
valor para hacer el diagnóstico de una hemorragia aun
antes de que esta se exteriorice.
La epigastralgia y el ardor gástrico son
síntomas que habitualmente acompañan a las
úlceras gástricas y duodenales.
Los signos físicos evidentes de una cirrosis
hepática, como son hepatomegalia, esplenomegalia, ascitis,
telangiectasias, ayudarán a pensar en el
diagnóstico de várices esofágicas
rotas.
Las manifestaciones hemorrágicas (petequias,
equimosis) en la piel, deben hacer pensar en discrasias
sanguíneas con alteraciones de los factores de la
coagulación.
Los antecedentes de cólicos intestinales,
constipación que alterna con diarreas y tenesmo rectal
inducirán a pensar en lesiones ileales o
colorrectales.
CLASIFICACIÓN
En alto si su origen es proximal al ligamento de Treitz,
y bajo, si es distal a éste. Esto se debe a que raras
veces la causa del sangramiento se encuentra en el yeyuno o el
íleon, o sea, en la parte del tubo digestivo que puede
considerarse como media.
DIAGNOSTICO ETIOLÓGICO EN
GENERAL:
1 – Enfermedades de la boca y de la faringe:
úlcera y tumores de la boca, la faringe y las
amígdalas, traumatismo e infecciones
estreptocócicas, gingivitis, várices de la base de
la lengua.
2 – Enfermedades del esófago:
Várices esofágicas, esofagitis, úlceras
esofágicas, tumores benignos y malignos de esófago,
divertículos, Síndrome de Mallory-Wiess (S. de
laceración gastroesofágica ó S. de
laceración-hemorragia gastroesofágica.).
3 – Enfermedades del estómago y del duodeno:
Úlceras gástricas y duodenal, gastritis agudas y
crónicas, gastritis erosivas, tumores benignos y malignos,
hernia del hiatos diafragmático, traumatismos, cuerpos
extraños, prolapso de la mucosa gástrica en el
duodeno, divertículos, ruptura de un vaso
esclerótico, duodenitis aguda.
4 – Enfermedades de las vías
biliares: hemobilia es la hemorragia dentro del tracto
biliar:
Intrahepático: traumatismo
hepático no penetrante con formación de
hematoma (drenan hacia el árbol biliar).Extrahepática: aneurisma de la
arteria hepática, Neoplasia de la ampolla de Vater
(ampuloma)
5 – Enfermedades del intestino delgado: tumores
benignos (hemangiomas), úlcera del yeyuno o el
íleon, divertículo de Meckel, enteritis regional,
enterocolitis hemorrágicas aguda, trombosis
mesentérica, vólvulo e invaginaciones
intestinales.
6 – Enfermedades del colon y recto: tumores
benignos (pólipos, hemangiomas), tumores malignos,
diverticulitis o diverticulosis, colitis ulcerativa, amebas,
hemorroides, fisuras y cuerpos extraño en el
recto.
7 – Enfermedades de la sangre (hemopatias) y de
los vasos sanguieneos: policitemia vera, leucemias, y linfomas,
púrpuras Trombocitopénica, hemofilia.
8 – Otras enfermedades: Amiloidosis, mieloma
múltiple, uremia, shock,
Etiología del Sangramiento digestivo alto
(SDA)
En niños según
edad:

En adultos, el 90 % de los sangramientos de este tipo
son ocasionados por:
1. Úlcera péptica gastroduodenal. El 50 %
de los casos de hemorragia digestiva alta se deben a una
úlcera péptica. El sangramiento se observa en el 15
a 20 % de los pacientes, y en el 20 % es la forma de
presentación de la enfermedad. La hemorragia se produce
cuando la base de la úlcera erosiona una arteria submucosa
o serosa. El uso concomitante de aspirina o de drogas
antinflamatorias no esteroideas (AINE), aumenta el riesgo de
sangramiento en los pacientes ulcerosos y la mortalidad asociada
a éste.
2. Gastropatía erosiva hemorrágica. Se
presenta en nfermos con condiciones predisponentes tales omo:
ingestión de alcohol, aspirina, AINE, enfermedades graves,
traumatismos, hipertensión portal y otras. Son lesiones
múltiples, planas, de tamaño inferior a 2 cm y cuya
profundidad alcanza hasta la mucosa. Los factores asociados con
su aparición son la hipersecreción ácida
gástrica, la anoxia, el descenso del pH intramucoso y la
alteración de los mecanismos de defensa de la mucosa
gástrica. Generalmente su única
manifestación clínica es la hemorragia.
3. Síndrome de Mallory-Weiss. Se debe a
laceraciones o desgarros longitudinales en la mucosa de la
unión esofagogástrica que erosionan los vasos
submucosos, fundamentalmente de la vertiente gástrica del
cardias. La lesión se produce por una contracción
del diafragma asociada a un incremento de la presión
transluminal en la unión gastroesofágica. Desde el
punto de vista clínico, hay vómitos o arqueadas
repetidas antes de manifestarse la hemorragia.
4. Ruptura de várices esofagogástricas.
Todas las enfermedades que cursan con hipertensión portal,
pueden provocar una hemorragia por várices, y la
más frecuente es la cirrosis hepática, donde el 20
% de los casos presentan episodios de sangramiento. El incremento
de la presión en las várices y el adelgazamiento de
sus paredes, condicionan su ruptura y sangramiento al alcanzar el
punto crítico, que característicamente es abrupto y
masivo.
5. Malformaciones arteriovenosas. Son lesiones
congénitas (enfermedad de Rendu-Osler-Weber) o asociadas a
otras enfermedades, como la insuficiencia renal crónica,
cirrosis hepática, seudoxantoma elástico,
síndrome del nevus azul, síndrome de Turner y
otras, que originan el 2 % de los SDA. Clínicamente se
manifiestan por anemia crónica o hemorragia grave
recidivante. Debe pensarse también en fístulas
aortoentéricas en pacientes con aneurismas de la aorta
abdominal u operada con injertos aortoilíacos, los que a
veces presentan una hemorragia inicial leve que en horas tiene
una recidiva masiva.
Otras causas (10 % restante):
1. Tumores benignos y malignos.
2. Lesiones esofágicas (esofagitis, hernia
hiatal, carcinoma).
3. Hemobilia. Es la hemorragia a través de la
ampolla de Vater procedente del hígado, la vía
biliar o el páncreas. En el 40 % de los casos se
caracteriza por melena, dolor en el hipocondrio derecho e
íctero flucuante. Se debe a procedimientos
yatrógenos, traumatismos, aneurismas, litiasis,
infecciones y tumores.
4. Otras: discrasias sanguíneas primarias,
vasculitis, alteraciones del tejido conectivo.
Sangramiento digestivo bajo (SDB)
En niños según
edad:

En el adulto, el orden en la frecuencia de las lesiones
del tubo digestivo bajo varía según la
edad:
Menores de 55 años:
1. Enfermedad anorrectal Las hemorroides y fisuras
producen pequeñas cantidades de sangre roja brillante en
las heces o en el papel de aseo, que usualmente son precipitadas
por el pasaje de heces duras. La proctitis es otra causa de
sangramiento rectal.
2. Colitis (lesiones inflamatorias e infecciosas). En
ocasiones se presenta una diarrea sanguinolenta en pacientes con
colitis ulcerativa y también en infecciones por shigella,
salmonella, Camphylobacter jejuni, Clostridium dificile,
Escherichia coli enterohemorrágica toxigénica,
amebas y otros parásitos. Las proctitis inflamatorias por
procesos vecinos, infecciosas y por radiaciones, son otras causas
de SDB.
3. Diverticulosis. En niños y jóvenes el
sangramiento suele provenir de un divertículo de Meckel,
lesión congénita en el íleon terminal
presente en el 2 % de la población. En los pacientes de
más edad, la mayor frecuencia corresponde a los
divertículos del colon, que en el 3 a 5 % de los casos
sangran por ruptura de vasos adyacentes al divertículo por
traumatismo estercoráceo. La hematoquecia se presenta de
forma súbita, asociada a dolor abdominal y urgencia
defecatoria; el sangramiento persiste de manera intermitente
durante varios días y cede
espontáneamente.
4. Pólipos, cáncer (hiperplasias,
hamartomas). Los Tumores del intestino delgado son responsables
del 5 al 10% de los sangramientos de este segmento del tubo
digestivo. Los leiomiomas y leiomiosarcomas son los tumores
más comunes, aunque también se presentan el
carcinoide, el adenocarcinoma y el linfoma. El sangramiento puede
ser oculto en las heces, como melena intermitente y en ocasiones
hematoquecia. El cáncer del colon es más frecuente
en personas de mayor edad, y al igual que los pólipos y
otros tumores benignos, producen sangramiento crónico
oculto, aunque ocasionalmente presentan una hemorragia de mayor
cuantía.
5. Angiodisplasia. Son dilataciones vasculares de
arteriolas, capilares y vénulas que en ocasiones forman
fístulas arteriovenosas y constituyen una causa mayor de
sangramiento agudo o crónico en pacientes mayores. Pueden
presentarse ectasias vasculares, mayormente localizadas en el
colon ascendente y ciego, como resultado de un incremento de la
presión intraluminal. Están asociadas a otras
enfermedades: estenosis aórtica, insuficiencia renal
crónica y enfermedad de Von Willebrand. En el 90 % de los
casos la hemorragia cesa de forma espontánea.
Enterocolitis. En personas mayores, diabéticos y pacientes
con enfermedad vascular, la isquemia mesentérica produce a
veces diarrea sanguinolenta.
6. Otras (discrasias sanguíneas primarias,
vasculitis, alteraciones del tejido conectivo). Son similares a
las tratadas en el SDA.
Mayores de 55 años:
1. Enfermedad anorrectal (hemorroides,
fisuras).
2. Diverticulosis.
3. Angiodisplasia.
4. Pólipos, cáncer.
5. Enterocolitis (isquémica, infecciosa,
inflamatoria, por radiación).
6. Otras (discrasias sanguíneas primarias,
vasculitis, alteraciones del tejido conectivo).
DIAGNOSTICO DIFERENCIAL
Epistaxis: hemorragia procedente de las fosas nasales y
puede ser expulsada por la boca.
Hemoptisis: Síntoma respiratorio consistente en
la expulsión de sangre espumosa, rutilante,
acompañada de otros síntomas
respiratorios.
Estomatorragia: sangre producida en la propia cavidad
bucal, en cuyo caso, un rápido examen físico de la
boca puede comprobarla.
DIAGNOSTICO DIFERENCIAL HEMORRAGIA DIGESTIVA ALTA
NIÑOS
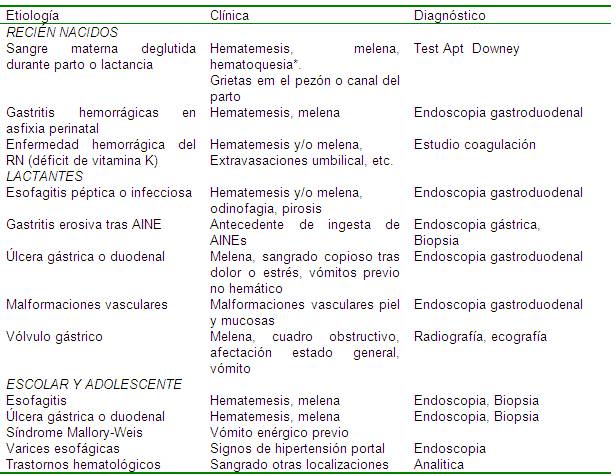
Hematoquesia* – deposiciones de sangre roja brillante,
pueden preceder a las heces, mezcladas o independientes. Indican
sangrado en colon. A veces por sangrado alto abundante, por
aceleración del tránsito.
DIAGNOSTICO DIFERENCIAL HEMORRAGIA DIGESTIVA BAJA
NIÑOS

Insuficiencia
hepática aguda
Es un síndrome que se produce como consecuencia
de una necrosis masiva de las células hepáticas y
que se manifiesta por una claudicación brusca de todas las
funciones del hígado. El síndrome, en el pasado
conocido con el nombre de "atrofia aguda amarilla del
hígado" y, más recientemente, con las
denominaciones de hepatitis fulminante y fallo hepático
fulminante, se reconoce por la aparición de
encefalopatía hepática, con un descenso de la tasa
de protrombina por debajo del 40% durante las primeras 8 semanas
de enfermedad, en un paciente con hígado previamente
sano.
Cuadro clínico: Las manifestaciones
clínicas y biológicas de la insuficiencia
hepática aguda son comunes a todas las etiologías,
aunque pueden existir matices diferenciales, como los
pródromos específicos de la hepatitis vírica
y los antecedentes de ingesta o inhalación de
tóxicos y fármacos.
Encefalopatía hepática. (EH)
También llamada coma hepático o
encefalopatía portosistémica, es un síndrome
neuropsiquiátrico reversible en ocasiones, que se
caracteriza por alteraciones de la conciencia, con discretos
trastornos iniciales de la conducta, cambios de la personalidad,
confusión y estupor, signos neurológicos
fluctuantes, con una característica frecuente: el temblor
aleteante, que se presenta en los pacientes, bien con una
hepatopatía grave aguda o crónica con insuficiencia
hepatocelular o con cortocircuitos portosistémicos
extensos, o ambos, y que puede llegar al coma profundo y a la
muerte.
Ictericia. Es un signo precoz y
rápidamente progresivo, se acompaña de una gran
elevación de las transaminasas, que a menudo exceden
incialmente en 50 veces los valores normales, pero que con
frecuencia descienden en el curso de los primeros 5 o 6
días.
Diátesis hemorrágica. Las
hemorragias son frecuentes y aparecen cuando el déficit de
los factores de la coagulación es intenso (tasa de
protrombina inferior al 20%). Su localización es muy
variada (encías, mucosa nasal, punto de
implantación de agujas y catéteres, piel), aunque
las más importantes por su frecuencia y gravedad son las
hemorragias digestiva y cerebral.
Hipoglucemia. Es una complicación muy
frecuente cuyo origen radica en las escasas reservas de
glucógeno que el hígado es capaz de almacenar, en
la casi nula capacidad de gluconeogénesis y,
probablemente, en un déficit de degradación
hepática de la insulina circulante.
Insuficiencia renal. Aparece en el 50-75% de
los pacientes y constituye un signo de mal
pronóstico.
Complicaciones infecciosas. Más de la
mitad de los pacientes con insuficiencia hepática aguda
grave presentan complicaciones infecciosas, en general por
gérmenes gramnegativos (sepsis, infecciones respiratorias
y urinarias, etc.) y hongos (Candida).
Edema cerebral. Alrededor de la mitad de los
pacientes muestran signos clínicos de edema cerebral
consistentes en convulsiones tónicas o clónicas,
rigidez muscular generalizada, reactividad pupilar anormal,
posturas de descerebración, hipertensión arterial,
hiperventilación e hipertermia.
Hipotensión arterial. En la
mayoría de los pacientes existe hipotensión de
grado variable.
Trastornos electrolíticos y del equilibrio
ácido-básico. Son frecuentes la hipopotasemia
y la alcalosis respiratoria por hiperventilación de origen
central, aunque en los casos más graves, sobre todo cuando
se asocian infecciones e insuficiencia renal, aparece acidosis
metabólica.
Insuficiencia respiratoria. Aparte de la
hipocapnia y de la alcalosis respiratoria, puede observarse
también hipoxemia. Las dos causas más frecuentes
son las infecciones respiratorias graves y el distrés
respiratorio del adulto.
DIAGNOSTICO ETIOLOGICO:
Factores
desencadenantes:
Exceso del aporte de
nitrógeno
Hemorragia digestiva
Dietas hiperproteicas
Hiperazoemia
Estreñimiento
Desequilibrio electrolítico y
metabólico
Hipocaliemia
Alcalosis
Hipoxia
Hiponatremia
Fármacos
Sedantes, tranquilizantes,
opiáceosDiuréticos (véase
"Desequilibrio electrolítico")
Otros
Infecciones
Intervenciones
quirúrgicasHepatitis viral aguda
sobreañadidaEnfermedad hepática
progresiva
Las principales causas son las
siguientes:
Hepatitis vírica. Es la causa
más frecuente. Todos los virus de las hepatitis son
capaces de provocar un cuadro de insuficiencia
hepática aguda grave. La frecuencia con que una
hepatitis aguda vírica evoluciona hacia este cuadro es
muy baja (probablemente inferior al 1-2%) y depende del tipo
de virus; así, sería más elevada en los
casos de infección por virus D, menor en el caso del
virus B y muy infrecuente en el caso del virus A. El virus de
la hepatitis E, es causa de insuficiencia hepática
aguda grave en forma epidémica, sobre todo en mujeres
embarazadas. Otros virus (citomegalovirus, virus de
Epstein-Barr, herpesvirus) son causa excepcional de
insuficiencia hepática aguda grave.Hepatitis tóxica. Por algunas
sustancias químicas utilizadas en la industria, a
través de su ingesta o inhalación (tetracloruro
de carbono, utilizado como disolvente, ciertos hidrocarburos
volátiles que se usan en la fabricación de
colas, fósforo blanco), como venenos vegetales,
especialmente setas del grupo Amanita y Lepiota,
sobre todo Amanita phalloides (oronja verde,
farinera borda).Hepatitis medicamentosa. Gran cantidad de
fármacos hepatotóxicos (*), ya sea a
través de un mecanismo de toxicidad directa o de
hipersensibilidad/idiosincrasia, pueden causar insuficiencia
hepática aguda grave. El paracetamol (a partir de una
ingesta de 10 g en una sola dosis), a través del
primero de los mecanismos citados, y el halotano y la
isoniazida (sobre todo si se asocia a rifampicina), por
hipersensibilidad o idiosincrasia, son los implicados con
mayor frecuencia.
(*) Drogas que pueden provocar reacción
hepatocelular
I.Derivados hidrazínicos:
IMAO (isocarboxazida, fenelzina, nialamida),
Isoniazida
II.Drogas antiTB: Etionamida,
Pirazinamida, Isoniazida, Rifampicina
III.Antimicrobianos: Sulfas,
Tetraciclinas
IV.Anestésicos Generales:
Halotano, Enflurano, Metoxiflurano, Derivados halogenados,
Cloroformo
V.Antiepilépticos:
Carbamazepina, Hidantoína, Valproato
VI.AINEs: Indometacina,
Fenilbutazona, Oxifenbutazona, Paracetamol, Ibuprofen
VII.Drogas citotóxicas:
Antineoplásicos
VIII. Tóxicos: Aflatoxinas, Amanita,
Faloidina, Alcaloides de pirrolicina, Nitrosaminas
(dimetilnitrosamina), Hidrocarburos aromáticos,
Tiocetamida, Tetracloruro de carbono, A.Tánico,
Fósforo amarillo, Dericados del benceno, Dinitrofenol,
Etilenglicol
IX.Inhibidores de la síntesis
proteica: Etionina, A.orótico
X.Misceláneas: Nepacrina,
Cincofeno, Bióxido de torio, Oxifenisatina; Alcohol
(etanol)
Esteatosis aguda masiva del embarazo.
Enfermedad que causa insuficiencia hepática aguda
grave en el tercer trimestre de la
gestación.Alteraciones vasculares del hígado.
Comprenden el síndrome de Budd-Chiari agudo (Trombosis
de las venas hepáticas) y el denominado hígado
de shock o hepatitis isquémica.Otras causas. Excepcionalmente otras
enfermedades hepáticas (hepatitis autoinmune,
enfermedad de Wilson) pueden manifestarse inicialmente como
una insuficiencia hepática aguda grave. También
pueden hacerlo algunas enfermedades infecciosas generalizadas
con afección hepática (brucelosis,
tuberculosis) y la invasión hepática masiva por
tumores sólidos o líquidos (primitiva o
metastásica).
DIAGNOSTICO DIFERENCIAL
Debe hacerse con la descompensación brusca de una
hepatopatía crónica no conocida previamente y con
algunas infecciones agudas capaces de cursar con ictericia,
trastornos de conciencia, signos neurológicos y descenso
de la tasa de protrombina, como la sepsis por gérmenes
gramnegativos, la leptospirosis icterohemorrágica y el
paludismo maligno (Plasmodium falciparum). En estas
ocasiones, el descenso de la tasa de protrombina se debe a
hiperconsumo y se acompaña de trombocitopenia. Aparte de
la clínica específica de cada una de estas
enfermedades, un dato diferencial importante es la ausencia de
citólisis acusada. En último término, la
biopsia hepática transyugular permite aclarar el
diagnóstico.
La intoxicación alcohólica aguda, el
delirium tremens, la encefalopatía de Wernicke y
la psicosis de Korsakoff, las cuales se relacionan con el
alcoholismo, y su forma de manifestarse recuerda a la EH.
Además, hay que diferenciarla de la intoxicación
por psicofármacos.
Deben descartarse todos los demás cuadros de
coma: cerebral, diabético, urémico, etc.
Es necesario tener en cuenta también el hematoma
subdural, de frecuente presentación en los
cirróticos después de traumatismos ligeros,
así como las meningitis y la hipoglicemia.
Dispepsia
Etimológicamente el término dispepsia
proviene de las palabras griegas "dys" (malo o difícil) y
"pepto" (cocer o digerir). Por tanto, su significado estricto es
"mala digestión". La definición más
utilizada, es la de "síntomas abdominales,
episódicos o persistentes, que los pacientes o los
médicos creen ser debidos a alteraciones de la
porción proximal del tubo digestivo".
Cuadro clínico: El dolor o molestias localizadas
en el abdomen superior (síntoma cardinal), pero
también quedan incluidos síntomas como ardor
epigástrico, pirosis, regurgitación, eructos,
náuseas, vómitos, flatulencia, sensación de
pesadez o saciedad precoz.
DIAGNOSTICO ETIOLOGICO:
Causas de la dispepsia orgánica
Las enfermedades orgánicas que pueden generar
molestias dispépticas pueden agruparse en:
Enfermedades digestivas:
a) Enfermedad ulcerosa.
b) Carcinoma del tracto digestivo.
c) Litiasis biliar.
d) Pancreatitis aguda y
crónica.e) Hernia hiatal.
f) Esofagitis.
g) Gastritis aguda y crónica.
h) Parasitosis intestinal.
i) Malabsorción intestinal.
j) Enfermedad inflamatoria crónica del
intestino –colitis ulcerativa idiopática y
enfermedad de Crohn.
Enfermedades urinarias:
a) Litiasis.
b) Hidronefrosis.
c) Pielonefritis.
d) Insuficiencia renal
crónica.e) Otras.
Enfermedades genitales:
a) Enfermedad inflamatoria
pélvica.b) Tumores de ovario y útero.
c) Endometriosis.
d) Embarazo y menstruación.
Enfermedades endocrinometabólicas:
a) Alteraciones del balance y equilibrio
hidromineral.b) Hiper e hipotiroidismo, hiper e
hipoparatiroidismo, diabetes mellitus, enfermedades de las
glándulas suprarrenales.
Enfermedades cardiovasculares:
a) Insuficiencia cardíaca congestiva, angina,
pericarditis, etc.
Enfermedades sistémicas:
a) Amiloidosis, lupus eritematoso sistémico,
etc.
Las dispepsias no orgánicas o funcionales las
podemos subdividir, a su vez, en:
Irritativa. Cuando los síntomas están
en relación con el contacto entre la mucosa digestiva
y el ácido –reflujo gastroesofágico sin
esofagitis microscópica–, secreción
biliopancreática –reflujo duodenogástrico
en estómago intacto y operado–, diversos
compuestos químicos –antiinflamatorios no
esteroideos, alcohol, tabaco, etc.Nerviosa. Los síntomas dispépticos
están en relación con la tensión
emocional (estrés) y alteraciones psíquicas:
ansiedad, depresión, neurosis, psicosis,
etc.Motora. En este caso, las manifestaciones
clínicas se deben a alteración de la motilidad
digestiva no relacionada con una causa orgánica. A la
vez puede dividirse en:
a) Síndrome de intestino irritable, que
representa el 20 % de todas las dispepsias.
b) Trastornos motores específicos del
esófago, estómago, intestino delgado y colon:
espasmo esofágico difuso, gastroparesia idiopática,
pseudoobstrucción intestinal crónica
idiopática, etc.
Idiopática o esencial. Agrupa aquellas
dispepsias para cuyos síntomas no se encuentra ninguna
causa, tras la práctica de las exploraciones
necesarias encaminadas a ese fin; representan aproximadamente
el 15 % de todas las dispepsias.
DIAGNOSTICO DIFERENCIAL
Isquemia cardíaca, se deberá realizar una
valoración cardiológico, en la cual el ejercicio
aumenta las molestias.
Gastritis o enfermedad ulcerosa péptica (p. ej.,
causada por H. pylori o fármacos AINE). La
infección por Helicobacter pylori se puede
diagnosticar a partir de una biopsia endoscópica y en
plazo breve mediante un análisis del hidrógeno
exhalado
Es improbable que la colelitiasis cause dispepsia sin
otros hallazgos clínicos. Por ello, si una
ecografía abdominal revela cálculos biliares en una
vesícula biliar funcionante, la colecistectomía
puede no servir para aliviar la dispepsia.
Sin embargo, una historia compatible y unos hallazgos
físicos también sugestivos de colecistitis o de
coledocolitiasis requieren una evaluación completa del
sistema biliar.
Una historia clínica de estreñimiento y
diarrea alternantes puede sugerir un trastorno de la motilidad
intestinal, como en el síndrome del intestino
irritable.
Las causas psicológicas son, entre otras,
ansiedad con aerofagia o sin ella, trastorno de
conversión, somatización en la depresión o
hipocondría. La intolerancia a la lactosa puede imitar
esos síntomas.
Bibliografía
Hertl M. Diagnóstico diferencial en
pediatría. Editorial Científico-técnica,
Ciudad Habana, 1980.
Krupp MA , Chatton MJ. Diagnóstico Clínico
y Tratamiento. 15ª ed. La Habana: Ed. Científico
Técnica, 1983.
Valsecia ME, Malgor LA. Utilización de
fármacos en enfermedades hepáticas. En:
Farmacología Médica. Vol. V, Cáp. 10.
1996:107-15.
Goldman L, Bennett JC. Cecil textbook of medicine, 21st
ed. Philadelphia: W. B. Saunders; 2000.
Farreras Rozman. Medicina Interna. 14ª
edición. Ediciones Harcourt, (Edición en CD –
ROM). España, 2000
Roca Goderich R. Temas de Medicina Interna. 4ta.
Edición. Editorial ciencias Médicas. La Habana,
2002.
Richter JE. Dysphagia, odynophagia, heartburn and other
esophageal symptoms. In: Feldman: Sleisenger & Fordtran's
gastrointestinal and liver disease. 7th ed . Elsevier,
2002: 93-8.
Montoro Huguet, Miguel. Principios básicos de
gastroenterología para médicos de familia. 2ª
ed. Barcelona: Edika-Med; 2002
Springhouse. Rapid diffrential diagnosis. Editorial
LIPPINCOTT. 2002
AEG, semFYC y Centro Cochrane Iberoamericano. Manejo del
paciente con dispepsia. 2003
Sosa Acosta A. Urgencias Médicas. Guía de
Primera Atención. Editorial Ciencias Médicas. La
Habana, 2004.
Farreras Valentí P, Rozman C. (Dir.). Medicina
Interna. Barcelona: Elsevier; 2004.
Cecil Textbook of Medicine. Lee Goldman (edit.).
Philadelphia: Saunders; 2004.
Delaney BC, Moayyedi P, Forman D. Estrategias de manejo
inicial para la dispepsia. En: La Cochrane Library plus en
español, número 2, 2004. Oxford, Update Software
Ltd.
Protocolo de actuación en la dispepsia funcional.
Medicine 2004; 9 (2): 127-136
Bembibre Vázquez L, Taboada Blanco Y. Dispepsia.
Guías Clínicas 2004; 4 (28). Fisterra.Com.
Atención Primaria en la Red.
Llanio Navarro R. Síndromes. Editorial Ciencias
Médicas. La Habana, 2005.
Matarama Peñate M. Medicina Interna.
Diagnóstico y tratamiento. Editorial Ciencias
Médicas. La Habana, 2005.
Laso, F. Javier Diagnostico diferencial en medicina
interna. Editorial ELSEVIER. 2005.
STURM et ZIDEK. Diagnostics différentiels en
médecine interne: du symptôme. Editorial MALOINE-
2005.
Argente. Semiológica médica.
FISIOPATOLOGIA, SEMIOTECNIA Y PROPEDEUTICA. Editorial
PANAMERICANA. 2006
Ferri. FERRI'S. Differential diagnosis. Editorial
SAUNDERS. 2006
Alvarez Alvarez G. Temas de Guardia medica. Editorial
Ciencias Médicas. La Habana, 2006.
Miller , Keane. Síndromes. En: Diccionario
enciclopédico de enfermería. TIII. Editorial
Ciencias Médicas. La Habana, 2006:1164-84
Llanio Navarro R, Perdomo González
G. Propedéutica clínica y semiológica
medica. La Habana: Editorial Ciencias Médicas.
2007
Beers MK, Porter RS, Jones TV, Kaplan JL, Berkwits M.
Editores. Manual Merck de diagnóstico y tratamiento.
Undécima edición Española. Ediciones
Elsevier. 2007
Kahan, Scott. Signos y síntomas en una pagina.
Editorial MAYO. 2007
Thomas, J. Oxford handbook of clinical examination and
practical skills Editorial OXFORD. 2007.
Adler Stephen. A Pocket manual of differential
diagnosis. Editorial LIPPINCOTT. 2008.
Katz, Jason. Manual Parkland de diagnóstico y
tratamiento Editorial MANUAL MODERNO. 2008
Aguilar Padin N. Manual de terapéutica de
medicina interna. La Habana: Editorial Ciencias Médicas.
2008.
Álvarez Sintes R. Medicina General Integral. 2da
Edición. La Habana: Editorial Ciencias Médicas,
2008:
Medina Núñez MZ. Acciones Independientes
de Enfermería. La Habana: Editorial Ciencias
Médicas; 2008.
Fauci, Kasper, Longo, Braunwald, Hauser, Jameson,
Loscalzo. Harrison's. Principles of Internal Medicine. 17th
Edition. The McGraw-Hill Companies, Inc. 2008
McPhee, Papadakis, Tierney Jr. Current Medical Diagnosis
& Treatment The McGraw-Hill Companies, Inc. 2008
Irwin and Rippe's Intensive Care Medicine, 6th Edition.
Lippincott Williams & Wilkins. 2008.
Guerrero Fernández J, Ruiz Domínguez JA,
Menéndez Suso JJ, Barrios Tascón A. Manual de
Diagnóstico y terapéutica em Pediatria. 5ta
Edición. Publicación de libros Médicos,
S.L.V. Madrid. 2009.
Stern Scott. Symptom to diagnosis, an evidence based
guide. Editorial MC GRAW HILL. 2009.
Wasson John. The common symptom guide. Editorial MC GRAW
HILL LANGE. 2009.
Springhouse. Handbook of signs & symptoms. Editorial
LIPPINCOTT. 2009
Swartz, M. Textbook of physical diagnosis. history and
examination. Editorial SAUNDERS. 2009
Siegenthaler, W. Diagnostico diferencial en medicina
interna. De los síntomas al diagnostico. Editorial MANUAL
MODERNO. 2009.
McPhee. Current medical diagnosis & treatment 2009.
Editorial MC GRAW HILL LANGE 48ª ed. 2009
Varios autores. Cliniguia 2009 – Actualización de
diagnostico y terapéutica. Editorial EviScience.
2009.
Fauci – Braunwald – Kasper. Harrison principios de
medicina interna. 17ª ed. Editorial MC GRAW HILL.
2009.
Rozman, C. Farreras y Rozman Medicina Interna
Edición Premium. 16ª ed. 2009.
Goldman, L. Cecil Tratado de Medicina Interna, 23ª
ed. Editorial ELSEVIER ES. 2009.
Ferri, Fred. Ferri's clinical advisor 2010. Editorial
MOSBY. 2009
Wolfsthal, S. NMS de Medicina Interna. (National Medical
Series) 6ª ed. Editorial LIPPINCOTT NMS. 2009
Autor:
Dr. Julio Alberto Robles
Martínez-Pinillo
Master en Educación. Especialista de I y II Grado
en Medicina Interna del Hospital General Docente "Héroes
del Baire". Profesor Auxiliar de Medicina Interna y
Farmacología de la Facultad de Ciencias Médicas de
la Isla de la Juventud. Cuba
Colaboradores:
1 Dr. Roberto Hernández
Hernández. Especialista de I y II Grado en
Medicina Interna del Hospital General Docente "Héroes
del Baire". Profesor Auxiliar de Medicina Interna de la
Facultad de Ciencias Médicas de la Isla de la
Juventud.2 Dr. Jesús Quintero Casanova.
Especialista de I y II Grado en Medicina Interna. Master en
Infectología Clínica. Profesor Auxiliar de
Medicina Interna. Director Municipal de Salud en la Isla de
la Juventud.3 Dr. Ismael Dranguet Bouly.
Especialista de I y II Grado en Medicina Interna del Hospital
General Docente "Héroes del Baire". (Verticalizado en
Cuidados Intensivos). Master en Infectología
Clínica. Profesor Auxiliar de Medicina Interna de la
Facultad de Ciencias Médicas de la Isla de la
Juventud.4 Dr. Jorge Vázquez
Cedeño. Especialista de I y II Grado en Medicina
Interna del Hospital General Docente "Héroes del
Baire". (Verticalizado en Cuidados Intensivos). Master en
Urgencias Médicas. Profesor Auxiliar de Medicina
Interna de la Facultad de Ciencias Médicas de la Isla
de la Juventud.5 Dra. Lisbel Nuñez
González. Especialista de I Grado en Medicina
General Integral, Profesora Instructor de la Facultad de
Ciencias Médicas de la Isla de la Juventud. Directora
de la Facultad de Ciencias Médicas de la Isla de la
Juventud.6 Dr. Alejandro Cantalapiedra Torres.
Especialista de Primer Grado en Pediatría. Master en
Enfermedades Infecciosas. Profesor Auxiliar de
Pediatría. Vicedecano Primero de la Facultad de
Ciencias Médicas de la Isla de la Juventud.
 Página anterior Página anterior |   Volver al principio del trabajo Volver al principio del trabajo | Página siguiente  |